
Патология встречается достаточно часто: в РФ она находится на 10-15 месте по распространенности среди мужчин и на 20 – среди женщин, однако в последнее время зафиксировано некоторое снижение частоты выявления этого вида рака.
У мужчин стандартизированный показатель заболеваемости составил 1,65 случая, у женщин – 0,27 случая на 100 тыс. населения. Среди всех онкопатологий на долю рака губы у пациентов мужского пола приходится 1,4-1,5 %, женского – 0,53 %.
В 85-90 % случаев новообразование локализуется на нижней губе. Раку верхней губы более подвержены женщины.

При выявлении на ранних стадиях прогноз благоприятный. Запущенные случаи рака вызывают тяжелые косметические дефекты, нарушение функциональности губ, обладают менее благоприятными перспективами.

Причины и факторы развития рака губы
Заболевание всегда возникает вследствие трансформации других патологий – облигатного или факультативного предрака. Облигатный обусловлен врожденными факторами и рано или поздно всегда переходит в рак. Факультативные заболевания способны трансформироваться в злокачественное новообразование на губах, но происходит это не всегда.
Облигатный предрак:
Хейлит Манганотти
Ограниченный предраковый гиперкератоз
Бородавчатый предрак

Существуют провоцирующие факторы, повышающие вероятность развития рака губы. К ним относятся:
- постоянное травмирование (химическое, механическое, термическое) – никотин, спиртные напитки, жевательные табачные смеси, профессиональные вредности, горячая пища, повреждение губы зубными протезами, краями кариозных полостей, сломанных зубов;
- длительное неблагоприятное воздействие погодных условий – ветер, высокая влажность, низкие температуры воздуха, избыточное солнечное облучение;
- вирусные инфекции, в частности, простой герпес первого типа;
- аномалии прикуса.
Симптомы рака губы
На ранних стадиях, после предшествующей симптоматики облигатного или факультативного предрака, первым признаком злокачественного образования чаще всего является уплотнение или язва на коже либо слизистой оболочке красной каймы губ. Изначально образование безболезненное, сопровождается зудом. При присоединении воспаления появляются боли различной интенсивности.
Раннее обращение к врачу, на стадии предрака или незначительного уплотнения, дает значительно больше шансов на благоприятный исход, чем обращение на поздних сроках.
При развитии болезни нарастает клиническая симптоматика – уплотнение или язва увеличиваются, новообразование распространяется на прилежащие области – щеку, нижнюю челюсть, усиливаются боли. Появляется дефект губы, который затрудняет прием пищи, способствует слюнотечению. Противовоспалительные мероприятия, устранение травмирующего фактора не приносят эффекта.
Визуально на губе определяется измененный участок с трудноотделяемой коркой серо-коричневого цвета, плотный, безболезненный до присоединения воспалительного процесса. При отделении корок появляются бляшковидные, плотные кровоточащие разрастания с бугристой поверхностью. Впоследствии несколько участков увеличиваются в размерах, объединяются, образуют выступающий над губой узел с широким, плотным основанием.
Опухоль подвержена некрозу, изъязвлению. Язвы имеют характерную неправильную форму, неровное дно, вывернутые приподнятые края. Дно и края плотные, безболезненные. Вокруг язвы определяется инфильтрация различной степени выраженности, которая по мере развития опухоли глубоко проникает в окружающие ткани, распространяется на щеку, подбородок.
С течением заболевания к местным симптомам присоединяются метастазы в находящиеся рядом лимфоузлы, общая симптоматика – нарушение питания, истощение. Отдаленные метастазы чаще возникают в легких.
Свяжитесь с нами!
Классификация и стадии рака губы
Клиническая классификация (формы):
- папиллярная;
- бородавчатая;
- язвенная, язвенно-инфильтративная.
Наиболее злокачественной считается язвенно-инфильтративная форма.
По особенностям строения:
- ороговевающий рак губы;
- неороговевающий.
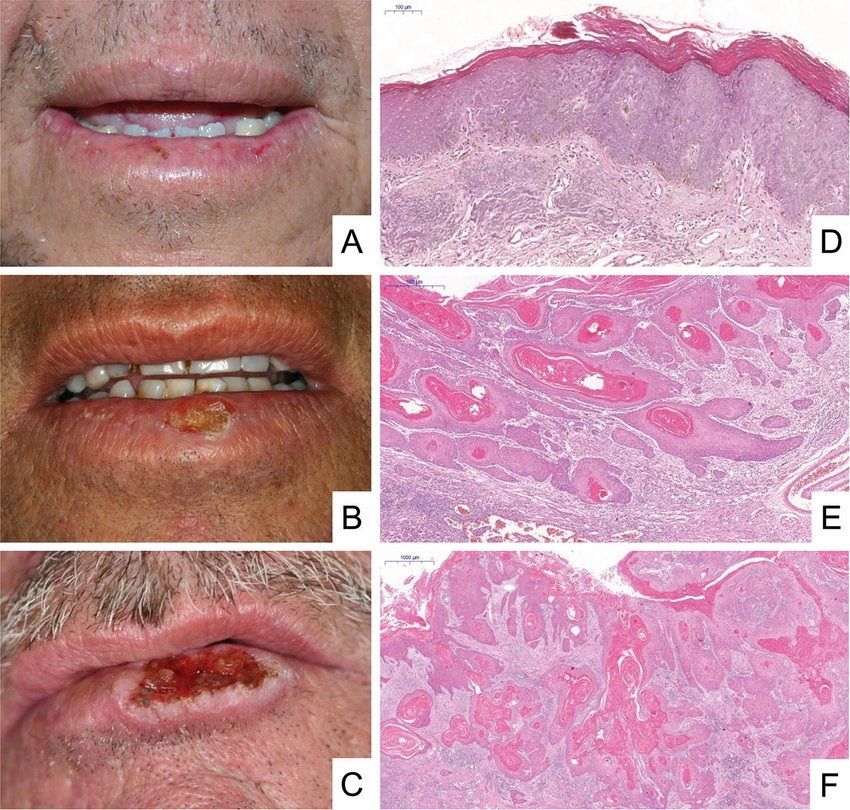
Клинические и гистопатологические особенности плоскоклеточного рака губы
(d) Карцинома in situ. (e) Поверхностно-инвазивная карцинома. (f) Инвазивная карцинома
Диагностика заболевания
Диагноз рака губы устанавливается на основании жалоб больного, анамнеза жизни и заболевания, данных физикального осмотра, лабораторных и инструментальных исследований. Обязательным достоверным критерием постановки диагноза является морфологическая верификация, выполняемая при биопсии образования.
В список анализов и обследований, назначаемых пациенту, входят:
- ОАК, ОАМ;
- биохимический анализ крови;
- коагулограмма;
- соскоб, мазок-отпечаток с поверхности уплотнения, изъязвления;
- различные виды биопсии для цитологического и гистологического исследования;
- УЗИ новообразования, лимфоузлов;
- КТ, МРТ первичного очага;
- рентгенография или КТ органов грудной клетки;
- сцинтиграфическое исследование костей скелета при подозрении на метастазы в них;
- консультации врачей узких специальностей (кардиолог, эндокринолог и др.) при необходимости.
Лечение рака губы
Хирургическое вмешательство является основным методом радикального лечения рака губы. По необходимости и возможности удаление образования сочетают с реконструктивной пластикой губы. На ранних стадиях (cancer in situ) возможно применение малотравматичных методов иссечения – радионож, лазер, плазменная коагуляция, электрохимический лизис.

При выявлении неблагоприятных гистологических признаков операционного материала, множественных регионарных метастазах показана послеоперационная химио- или лучевая терапия.
При неоперабельных стадиях рака губы либо противопоказаниях к оперативному лечению проводятся различные, в том числе паллиативные, виды химио- или дистанционной лучевой терапии.
В лечебный план входят адекватное обезболивание, диетотерапия, обильное питье, препараты-заменители слюны. Реабилитационный период включает в себя лечебную физическую культуру, психологическую и нутритивную поддержку, информирование больных о предупреждении рецидивов, улучшении качества жизни после операции, лучевой, химиотерапии.

Прогноз при онкологии губы

На исход заболевания влияют следующие факторы:
- размеры, распространенность первичной опухоли;
- глубина инвазии первичного очага;
- степень дифференцировки новообразования;
- наличие либо отсутствие инвазии рака по сосудам, лимфатическим, нервным путям;
- поражение регионарных или отдаленных лимфоузлов.
Профилактика рака губы
Специфических мер предупреждения заболевания не существует. Снизить риск его возникновения помогут минимизация провоцирующих факторов (отказ от курения, алкоголя, своевременная санация полости рта), раннее выявление и лечение предраковых состояний.
Для профилактики рецидивов после удаления опухоли пациенты должны периодически проходить контрольные осмотры. В первый год после лечения консультация врача, включающая осмотр и сбор жалоб, проводится каждые 1-3 месяца. На второй год после операции – раз в 2-6 месяцев, на сроке 3-5 лет – 1 раз в 4−8 месяцев. По истечению пятилетнего срока контрольное наблюдение показано один раз в год или при появлении у пациента жалоб.



























