Чаще всего этот тип рака развивается у женщин в периоде менопаузы, характерен для представительниц белой расы. Специфических симптомов у меланомы нет, она может маскироваться под инфекционные и другие воспалительные заболевания. Это обусловливает позднюю диагностику, а в сочетании с высокой степенью злокачественности меланома обладает крайне неблагоприятным прогнозом для выздоровления и жизни.
Локализация меланомы
Источником меланомы являются пигментные клетки меланоциты, которые расположены во всей коже и слизистых оболочках тела. Наибольшее количество меланоцитов в области наружных половых органов находится в слизистой больших половых губ и клитора. Опухоль примерно в 50% случаев возникает в больших половых губах, остальные 50% случаев приходится на малые половые губы и клитор.
Клиническая картина

На ранней стадии развития меланома либо не дает симптомов совсем, либо они неспецифичны. Женщину могут беспокоить зуд и жжение в области вульвы или влагалища, дискомфорт при физической нагрузке, половом акте. Такими же признаками обладают все мочеполовые инфекции, уретриты, молочница. Учитывая, что меланома развивается преимущественно у женщин предклиматерического возраста, пациентки часто списывают симптомы опухоли на проявления менопаузы.
На поздней стадии заболевания некоторые женщины нащупывают в области половых органов опухолевидное образование, как правило, безболезненное. Частичный распад меланомы сопровождается следующими симптомами:
- увеличение паховых лимфоузлов;
- неприятный запах из влагалища;
- сукровичные или гнойные выделения из влагалища.
Обращаться к врачу следует при появлении первых проблем с гинекологическим здоровьем. Любой дискомфорт в области половых органов должен стать поводом для посещения гинеколога. Особое внимание следует уделять увеличению родинок, пигментных невусов, папиллом в области половых органов. Онкологическая настороженность должна быть у женщин из групп риска, прежде всего с отягощенной наследственностью по раку половых органов и других локализаций.
Свяжитесь с нами!
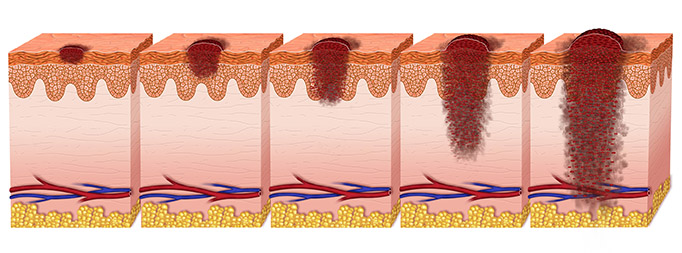
Классификация патологии

- поверхностная — встречается всего в 4% случаев, растет по поверхности вульвы и вглубь тканей;
- узловая — встречается в 24% случаев, растет обычно вертикально вверх и вниз;
- слизистая лентигинозная — самый частый вариант, встречается в 52% случаев, может расти как вглубь, так и по горизонтали;
- смешанные формы меланомы наблюдают у 24% пациенток, они отличаются непрогнозируемым ростом.
Важный прогностический критерий — глубина распространения злокачественной опухоли. Для его определения в онкологии используют классификацию Кларка:
- 1 уровень — опухоль расположена в пределах эпидермиса или эпителия слизистой, не дает метастазов;
- 2 уровень — новообразование прорастает в толщу кожи или слизистой не более чем на 1 мм, в 5% случаев дает метастазы;
- 3 уровень — опухоль захватывает кожу или слизистую на глубину до 2 мм, дает метастазы в 50% случаев;
- 4 уровень — опухоль проникает до нижнего слоя кожи или слизистой, практически всегда на этом этапе уже есть метастазы;
- 5 уровень — меланома распространяется за пределы кожи или слизистой, всегда есть метастазы.
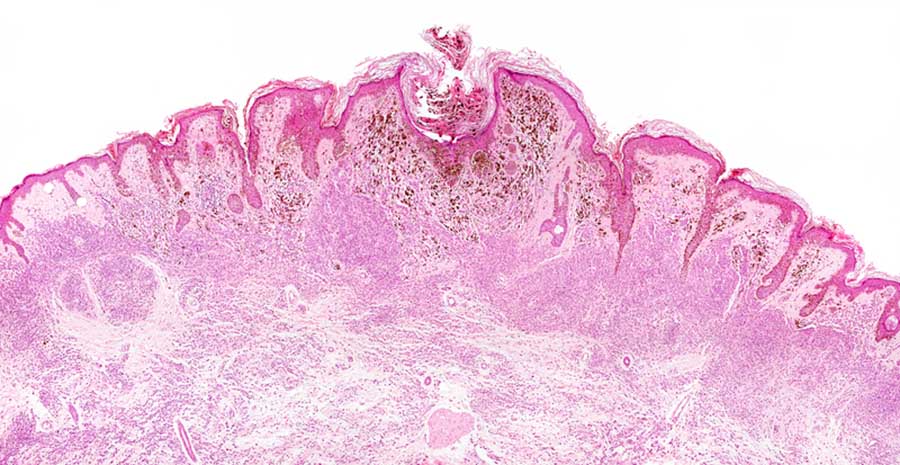
Диагностика меланомы

При гинекологическом осмотре врач оценивает состояние вульвы и влагалища, выявляет вероятные признаки меланомы. Обязательно проводится осмотр шейки матки, пальпация матки и яичников. Дальнейшее обследование направлено на подтверждение диагноза, определение стадии заболевания.
Гинеколог назначает сдать следующие анализы:
- общеклинические анализы крови и мочи покажут признаки воспаления и анемии, характерно резкое повышение уровня СОЭ;
- исследование свертываемости крови;
- определение гормонального профиля;
- определение онкомаркеров;
- исследование влагалищного мазка на инфекции.
Инструментальные методы диагностики позволяют определить глубину распространения опухоли, найти метастазы:
- УЗИ органов малого таза;
- рентгенография, КТ или МРТ малого таза;
- УЗИ внутренних органов.
Гистологическое подтверждение меланомы и определение ее вида возможно только с помощью мазков-отпечатков. Биопсию при меланоме не делают, так как очень высок риск быстрого распространения опухоли.

Методы лечения меланомы вульвы

- меланомы 1-2 уровня — удаление очага и 2 см здоровой ткани в стороны и вглубь от него;
- меланомы 3-4 уровня — удаление очага и 3 см окружающих тканей;
- меланомы 5 уровня — удаление первичного очага и окружающих тканей по результатам экстренного гистологического исследования, иссечение регионарных лимфатических узлов.
В случае распространенных метастазов, поражающих внутренние органы и головной мозг, операция нецелесообразна, пациентке назначают консервативную терапию. Проводят консервативное лечение и в послеоперационном периоде:
- химиотерапия;
- таргетная терапия;
- иммунотерапия.
Симптоматическое лечение включает обезболивающие и противорвотные препараты, парентеральное питание, местную обработку опухолевого очага или операционной раны, препараты для поддержки жизненно важных функций.
Даже при условии комбинированного лечения прогноз меланомы вульвы неблагоприятный. Пятилетняя выживаемость не превышает 25%, в среднем женщины проживают около 2 лет после диагностирования опухоли.




























