Меланома кожи
Меланома кожи — это вид онкологического новообразования, формирующееся на поверхности кожи на месте невусов (родинок). Считается самым агрессивным видом рака кожи, характеризуется быстрым ростом и ранним метастазированием.

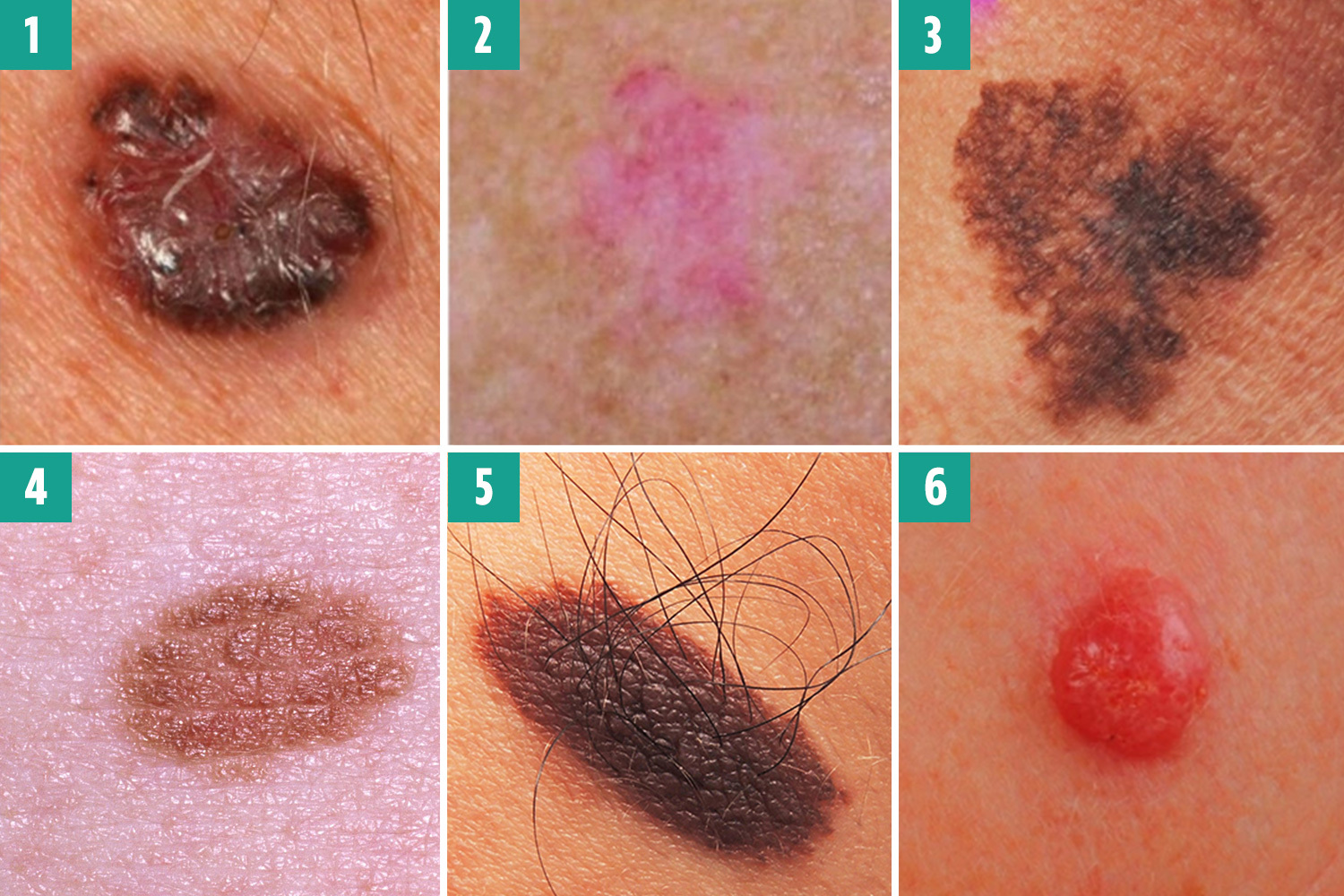
Рис. 1. (1) Базально-клеточная карцинома (2) Базально-клеточная карцинома (3) Меланома (4) Родинка (5) Родинка (6) Меланома
Статистика заболеваемости
Частота выявления

Аников И.Е. Особенности эпидемиологии меланомы кожи в республике Мордовия / И.Е. Аников [и др.] // Международный научно-исследовательский журнал - 2022. - №6 (120) - Часть 2 - С. 51-54. . Считается самым агрессивным видом рака кожи, характеризуется быстрым ростом и ранним метастазированием. Из всех смертей по причине злокачественных новообразований кожи на нее приходится 80 %. Среднегодовой прирост частоты заболевания в России составляет 3,9%.
Возраст и пол больных
Опухоль в основном обнаруживается в возрасте от 30 до 60 лет, встречается и у более пожилых людей. В последнее время заболевание "помолодело" и все чаще диагностируется у пациентов от 24 до 40 лет. Средний возраст больных – 52 года, более четверти случаев выявляются у людей в возрасте до 45 лет.
В возрасте до 40 лет новообразование чаще встречается у женщин. После 40 лет заболеваемость выше у мужчин и, по мере увеличения возраста, эта тенденция становится более выраженной – в возрасте 65 лет мужчины заболевают в два, а в 80 лет – в три раза чаще, чем женщины.
Зависимость от расы и цвета кожи
Риск появления меланомы наиболее высок у людей европеоидного типа со светлой кожей. Менее подвержены заболеванию испанцы, азиаты и афроамериканцы. При этом у заболевших афроамериканцев самая низкая выживаемость.
Выживаемость

Причины и факторы риска развития меланомы кожи
Меланома развивается из-за малигнизации (злокачественного перерождения) меланоцитов. Достоверных причин перерождения клеток не выявлено, риску заболевания подвержен каждый человек. Факторы, повышающие риск возникновения опухоли:
- наследственная предрасположенность;
- I и II фототип – светлая кожа, волосы и глаза, розовые веснушки;
- множественные родинки, пигментные пятна;
- чрезмерное ультрафиолетовое облучение – как естественное, так и в солярии;
- возраст более 50 лет;
- эндокринные заболевания;
- ранее перенесенная меланома.
Сочетание любых трех из этих факторов – повод для регулярных профилактических посещений дерматолога.
Симптомы меланомы кожи
В большинстве случаев меланома развивается из родинки (невуса). К ранним признакам опухоли относятся:
- горизонтальное увеличение родинок в размере – рост в ширину по поверхности кожи;
- изменение границ невуса – они становятся неровными, размытыми, асимметричными;
- изменение цвета родинки, появление неоднородности (черные, коричневые и другие участки на одном невусе), светлых пятен внутри и вокруг нее.
Не всегда эти признаки свидетельствуют о развитии меланомы кожи. С другой стороны, на очень ранней стадии симптомы заболевания легко не заметить невооруженным глазом. Поэтому важно при появлении первых признаков или даже подозрений обратиться к врачу. Своевременно начатое лечение может спасти жизнь пациента.
Поздние симптомы:
- вертикальный рост – образование возвышается над поверхностью кожи;
- шелушение, зуд, болезненность, кровоточивость поверхности невуса;
- увеличение регионарных и отдаленных лимфоузлов.
Иногда люди, особенно те, кому свойственна повышенная тревожность, начинают подозревать у себя меланому, принимая за нее обычные родинки. Существует и другая крайность – пациенты игнорируют начальные признаки меланомы, считая их вновь появившимся или травмированным невусом, возрастной пигментацией. Важно отличать родинку от злокачественного образования.
Родинки обычно имеют гладкую поверхность, ровные симметричные края. Их цвет варьирует от светло-коричневого до темно-коричневого, он однородный, без светлых или темных вкраплений. Нормальным размером родинки считается диаметр до 6 мм (в качестве ориентира можно использовать ластик на карандаше). Родинки крайне редко изменяют свой размер, им не свойственны неприятные или болезненные ощущения.
Свяжитесь с нами!
Виды меланомы кожи
Поверхностно-распространяющаяся
Наиболее часто встречающийся вид – около 70 % от всех случаев меланом. Обычно возникает на фоне пигментного невуса. Чаще диагностируется в молодом и среднем возрасте (от 30 до 50 лет), в 98 % случаев поражает людей европеоидной расы. У женщин поверхностно-распространяющаяся меланома обнаруживается чаще, чем у мужчин, в основном располагается на ногах. У мужчин чаще поражается кожа спины.
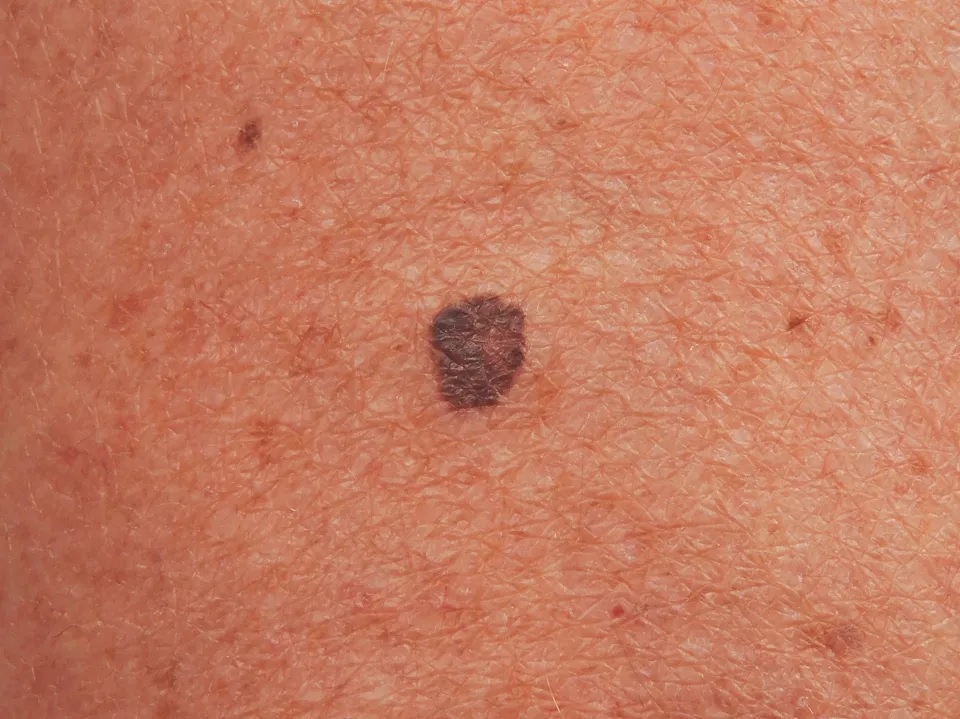
Рис. 2. Злокачественная поверхностно-распространяющаяся меланома
На ранних стадиях поверхностно-распространяющаяся меланома выглядит как коричневатое пятно неправильной формы с четкими ровными краями, незначительно возвышающееся над уровнем кожи. Окраска пятна неравномерная, с черными и розовато-серыми вкраплениями, по краю – красноватый ободок. Первичные меланомы сначала развиваются в эпидермисе горизонтально, а затем в вертикальном направлении Источник:
Лалетин В.Г. Диагностика и лечение меланомы кожи / В.Г. Лалетин [и др.] // Байкальский медицинский журнал - С.14-15. . Фаза горизонтального роста продолжается от нескольких месяцев до нескольких лет. Затем новообразование становится более плотным и выпуклым, его поверхность чернеет (возможна депигментация центра) и приобретает глянцевый блеск. На поверхности пятна возникают очаги некроза, кровоточивости. При распространении процесса вокруг пятна появляются мелкие сопутствующие пятна (сателлиты), в процесс вовлекаются лимфатические узлы, возникают метастазы.
При раннем выявлении прогноз относительно благоприятный.
Нодулярная (узловая)
Занимает второе место по распространенности – от 14-15 % до 30 % от всех случаев меланом. Чаще возникает на неизмененной коже, без наличия родинок. Поражает кожу головы, шеи и туловища. Диагноз нодулярной меланомы кожи чаще устанавливается в возрасте от 40 до 60 лет, среди больных преобладают мужчины.
Основное отличие узловой меланомы от других видов – отсутствие горизонтального роста. Она растет сразу вглубь, вертикально, глубоко проникая в подлежащие ткани. Новообразование представляет собой куполообразный экзофитный узел темно-коричневого, темно-синего, черного или сероватого цвета с участками изъязвлений или некроза. Может выглядеть как кровоточащий полип на ножке. Нодулярная меланома быстро прорастает в нижние слои кожи, рано метастазирует в лимфоузлы и органы, имеет менее благоприятный, чем при других видах, прогноз.
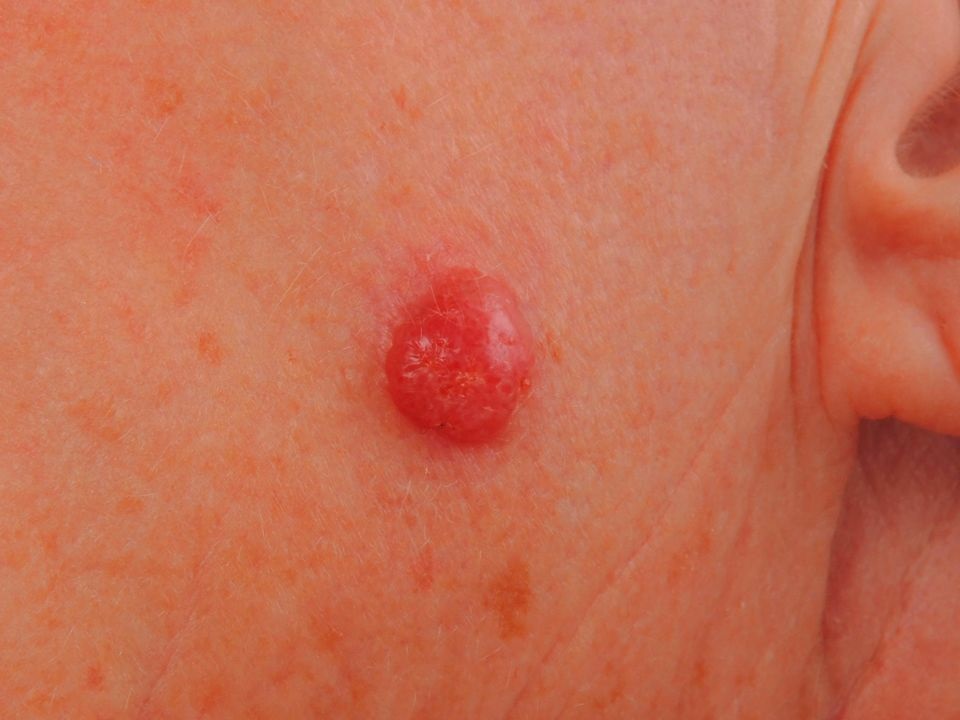
Рис. 3. Узловая меланома
Акрально-лентигинозная (подногтевая)
Третий по распространенности тип меланомы. Единственная из разновидностей этой опухоли, которая чаще поражает людей негроидной и монголоидной расы, располагаясь на непигментированных поверхностях: ногтевом ложе, ладонях и подошвах.
У европейцев акрально-лентигинозная меланома развивается из сложных невусов. Среди них чаще заболевают люди I и II фототипов – светлая кожа, светлые или рыжие волосы, веснушки. У азиатов и африканцев опухоль локализуется под ногтями в 50 % всех случаев рака кожи, у европейцев – в 2 %.
Акрально-лентигинозная меланома диагностируется в среднем в 63-64 года у мужчин, в 67-68 лет – у женщин.
Характерное отличие этого типа опухоли от других в том, что провоцирующим фактором для нее является не ультрафиолетовое излучение, а другие причины: механическое (травмы), физическое (обморожения, ожоги) или химическое (кислоты, щелочи, другие агрессивные вещества) воздействие, а также наследственная предрасположенность.
Подногтевая меланома имеет вид полосы неоднородного темно-коричневого или черного цвета, занимающей более трети ногтевой пластины. Пигментация может распространяться на ногтевой валик, кожу фаланги у свободного края ногтя. Развивается дистрофия ногтя, он деформируется, становится тонким, тусклым и хрупким. Постепенно ноготь растрескивается, обнажается бугристая кровоточащая поверхность бурого или черного цвета. Опухоль может прорастать в мягкие ткани кистей, стоп, кости, вызывая сильные боли.
Образование может быть беспигментным, это затрудняет раннюю диагностику. Прогноз выживаемости снижается почти в два раза при обращении на второй стадии развития новообразования.
Лентигинозная (лентиго-меланома)
Составляет от 5 % до 10 % от общего количества выявляемых меланом. Чаще диагностируется у женщин, однако у них опухоль развивается в более позднем возрасте и протекает менее злокачественно. У женщин лентиго-меланома в среднем выявляется в 60-70 лет, у мужчин – в 50-60 лет.
В большинстве случаев поражает открытые участки тела: лицо, уши, шею, волосистую часть головы, тыльную сторону кистей рук. Около 15 % приходятся на другие локализации, в основном спину и нижние конечности.
На ранних стадиях лентигинозная меланома выглядит как пигментное пятно или веснушка, не выделяясь на коже. Ее цвет может быть разным: от белого, розового, желтоватого до коричневого, чаще он неоднородный. Интенсивность окраски увеличивается по мере роста опухоли. Края пятна неровные, четкие, поверхность гладкая, не возвышается над кожей.
При переходе в вертикальную фазу роста границы образования размываются, цвет меняется вплоть до черного. Опухоль возвышается над кожей, ее поверхность начинает шелушиться, трескаться, кровоточить, появляется зуд.
Лентигинозная меланома отличается длительным течением – до фазы вертикального роста может пройти от 2 до 20 лет, она реже других дает метастазы.
БЕСПИГМЕНТНАЯ (АХРОМАТИЧЕСКАЯ)
Развивается достаточно редко, в 1-2 % случаев. Характеризуется отсутствием пигмента, но может быть светло-розового, красновато-синюшного, синюшно-розового цвета. Отсутствие пигментации затрудняет диагностику. Опухоль выглядит как небольшой шероховатый узелок на коже, чаще располагается на пальцах, подошве и пятке. Быстро прорастает в подлежащие ткани, при распаде образует язву с твердыми приподнятыми краями и папилломатозным дном.
Веретеноклеточная
Редкая форма меланомы, чаще развивается у детей и подростков. Происходит из веретеновидных клеток. Представляет собой безболезненный гладкий или шершавый выпуклый бугорок, небольшого размера на ранней стадии, телесного или розового цвета. Отсутствие других признаков злокачественного новообразования, кроме роста, затрудняет диагностику этого типа опухоли.
Стадии меланомы кожи

Стадирование основывается на размере опухоли, ее толщине, скорости деления клеток, частоте и интенсивности изъязвлений, отсутствии или наличии метастазов в лимфатические узлы и органы.
| Стадия | Характеристика |
| 0 | Меланома только на поверхности кожи (in situ). Не распространяется в подлежащие ткани. Не затронуты лимфоузлы, нет отдаленных метастазов. |
|
I (A, B) |
На ранней стадии толщина опухоли до 1 мм. Нет кровоточивости, язв и шелушений. Низкая скорость клеточного деления. Нет метастазирования в лимфоузлы и органы. |
| II (A, B, C) |
Меланома прорастает вглубь, ее толщина – до 2-4 мм. Поверхность опухоли гипертрофирована, шелушится, изъязвлена, может кровоточить. Метастазов в лимфоузлах и отдаленных органах нет. |
| III (A, B, C) |
Меланома любой толщины с прорастанием вглубь тканей, с изъязвлениями или без. Поражаются регионарные лимфоузлы, которые могут быть увеличены. Метастазов в органах нет. |
| IV | Опухоль поражает органы (мозг, легкие, печень), отдаленные участки кожи и лимфоузлы. |
Классификация по Бреслоу
Основана на определении толщины опухоли.
| Стадия | Толщина опухоли | Прогноз |
| I | менее 1 мм | безрецидивное течение при своевременном удалении |
| II | 1-2 мм | высокая вероятность появления метастазов в регионарных л/узлах |
| III | 2-4 мм | высокая вероятность гематогенного метастазирования |
| IV | более 4 мм | неблагоприятный прогноз в связи с появлением множественных лимфо- и гематогенных метастазов в ближайшее время |
Классификация по Кларку
Основана на определении глубины инвазии меланомы кожи.
| Уровень | Глубина инвазии |
| 1 | клетки опухоли не затрагивают дерму, находятся в пределах эпидермиса |
| 2 | клетки меланомы прорастают базальную мембрану и захватывают верхнюю часть сосочкового слоя дермы |
| 3 | меланоциты распространяются на всю толщину сосочкового слоя дермы, но не выходят за его границы |
| 4 | клетки опухоли распространяются на сетчатый слой дермы |
| 5 | меланоциты обнаруживаются во всех слоях дермы, а также в подкожной жировой клетчатке |
Классификация TNM
В современной классификации меланомы кожи по системе TNM* толщина опухоли определяется согласно классификации по Бреслоу, уровень инвазии – в соответствии с классификацией по Кларку.
*T (tumor) – толщина и инвазия опухоли, N (nodus) – вовлечение в процесс лимфатических узлов, M (metastasis) – метастазы в отдаленных органах и в лимфоузлах за пределами регионарных зон.
Стадирование по TNM осуществляется после радикального иссечения меланомы кожи и ее микроскопического исследования (определение толщины по Бреслоу, уровня инвазии по Кларку, отсутствия или наличия изъязвления), а также оценки метастазирования в регионарные л/узлы и отдаленные органы с помощью клинических, лабораторных методов, лучевой диагностики.
Классификация по критерию T
| Стадия | Признаки |
| Tx | недостаточно данных для гистологической оценки (спонтанный регресс меланомы, ее повреждение во время иссечения) |
| T0 | первичная опухоль отсутствует |
| Tis | 1 уровень по классификации по Кларку, или меланома in situ |
|
T1 |
I стадия по классификации по Бреслоу |
| T1a | I ст. по Бреслоу, 3 уровень по Кларку, изъязвления на поверхности отсутствуют |
| T1b | I ст. по Бреслоу, 4 уровень по Кларку либо 3 уровень по Кларку, но с изъязвлениями на поверхности |
| T2 | II стадия по Бреслоу |
| T2a | изъязвления на поверхности меланомы отсутствуют |
| T2b | есть изъязвления |
| T3 | III стадия по Бреслоу |
| T3a | нет изъязвлений |
| T3b | присутствуют изъязвления поверхности опухоли |
| T4 | IV стадия по Бреслоу |
| T4a | поверхность меланомы кожи без изъязвлений |
| T4b | присутствуют изъязвления |
Классификация по критерию N
| Стадия | Признаки |
| Nx | невозможно достоверно определить или исключить наличие метастазов в регионарных лимфоузлах (не проводилась биопсия содержимого л/узла, л/узлы были удалены ранее по другой причине) |
| N0 | регионарные л/узлы не поражены |
| N1 | метастазы в 1 лимфатическом узле ИЛИ имеющиеся транзиторные*, сателлитные*, микросателлитные* метастазы |
| N1a | поражение одного регионарного л/узла, выявленное с помощью биопсии; транзиторные, сателлитные, микросателлитные метастазы отсутствуют |
| N1b | один пораженный регионарный лимфоузел, обнаруженный клиническими методами; транзиторные, сателлитные, микросателлитные метастазы отсутствуют |
| N1c | нет метастазов в регионарных лимфоузлах; присутствуют транзиторные, сателлитные, микросателлитные метастазы |
| N2 | поражение 2 или 3 регионарных лимфоузлов ИЛИ поражение 1 регионарного л/узла и присутствие транзиторных, сателлитных, микросателлитных метастазов |
| N2a | 2 или 3 пораженных регионарных л/узла, выявленных с помощью биопсии; транзиторные, сателлитные, микросателлитные метастазы отсутствуют |
| N2b | 2 или 3 пораженных лимфоузла, определяемых клиническими методами; транзиторные, сателлитные, микросателлитные метастазы отсутствуют |
| N2c | 1 пораженный лимфоузел, определяемый или не определяемый клинически; присутствуют транзиторные, сателлитные, микросателлитные метастазы |
| N3 | 4 и более пораженных л/узлов ИЛИ 2 и более пораженных л/узлов в сочетании с транзиторными, сателлитными, микросателлитными метастазами |
| N3a | 4 и более пораженных регионарных л/узла, выявленных с помощью биопсии; транзиторные, сателлитные, микросателлитные метастазы отсутствуют |
| N3b | 4 и более пораженных регионарных л/узла, среди которых хотя бы 1 определяется клинически, ИЛИ наличие конгломератов л/узлов; транзиторные, сателлитные, микросателлитные метастазы отсутствуют |
| N3c | 2 или более клинически определяемых или не определяемых л/узла, ИЛИ конгломераты л/узлов; присутствуют транзиторные, сателлитные, микросателлитные метастазы |
*транзиторные метастазы – расположенные в толщине кожи либо распространяющиеся на подкожную жировую клетчатку, на расстоянии более 2 см от первичного новообразования, но не выходящие за пределы регионарных лимфоузлов;
*сателлитные/микросателлитные метастазы – клетки или очаги меланомы кожи в пределах до 2 см от первичной опухоли, обнаруживаемые макро- или микроскопически.
Классификация по критерию M
| Стадия | Признаки |
| M0 | признаки отдаленных метастазов отсутствуют |
| M1 | есть отдаленные метастазы |
| M1a | метастазирование в кожу, мягкие ткани, и/или не регионарные л/узлы |
| M1b | отдаленные метастазы в легких в сочетании с метастазами стадии M1a или без них |
| M1c | метастазы во внутренних органах, за исключением ЦНС, в сочетании с метастазами стадий M1a, M1b или без них |
| M1d | отдаленные метастазы в ЦНС в сочетании с метастазами стадий M1a, M1b, M1c или без них |
Диагностика меланомы кожи
В настоящее время точность клинической диагностики первичных меланом у врачей общего профиля составляет только 37% Источник:
Неретин Е.Ю. Анализ клинического метода диагностики меланомы кожи в Самарской области / Е.Ю. Неретин // Вестник новых медицинских технологий. Электронное издание - 2013. - №1. . Поэтому при признаках заболевания рекомендуется обратиться к профильному специалисту онкологического центра. Первый этап диагностики – осмотр врача, дерматолога или онколога. Доктор проводит дерматоскопию – осмотр родинок и других образований с помощью лупы или специального прибора с многократным увеличением для определения изменений в невусах на ранних этапах.
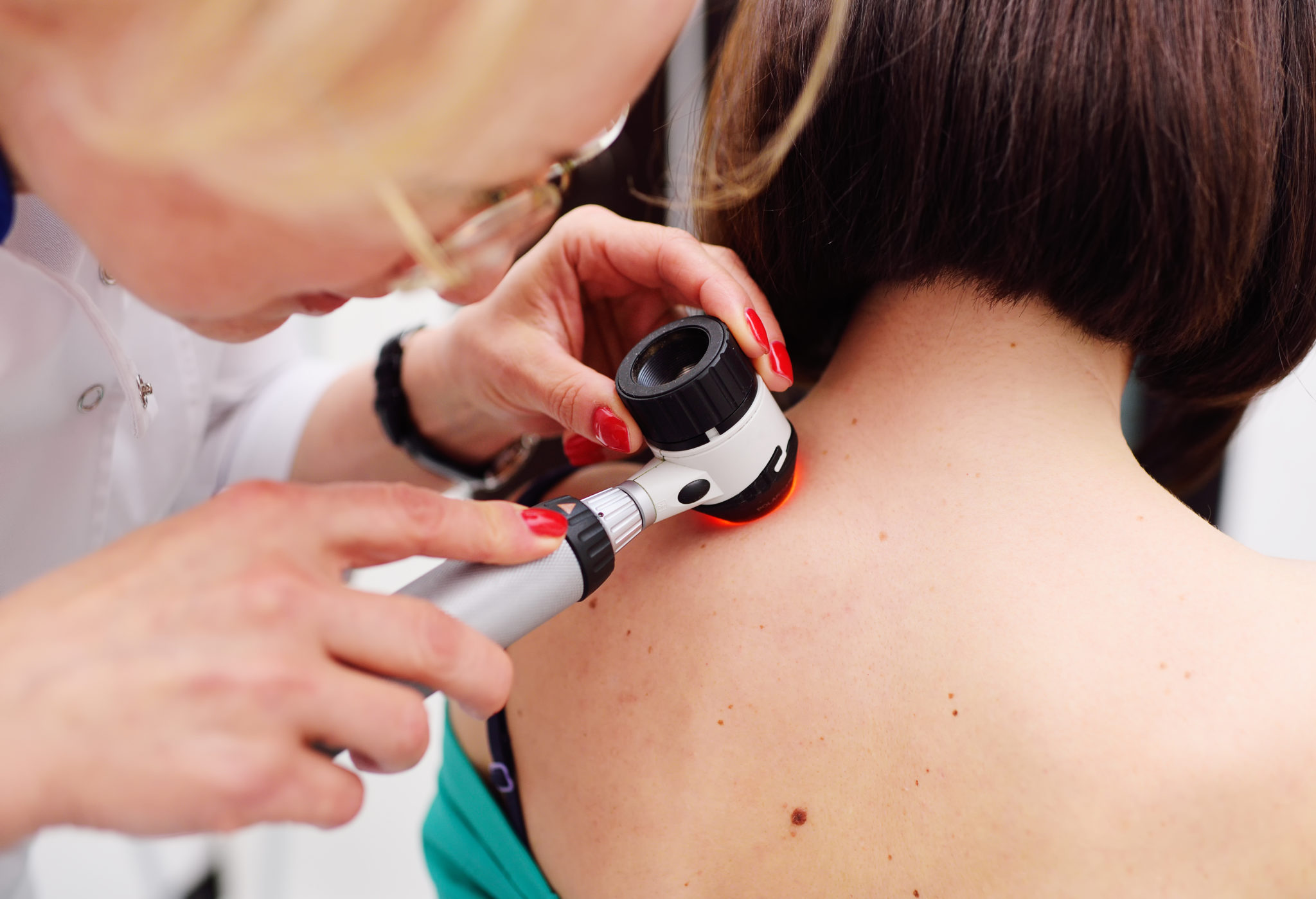
Рис. 4. Дерматоскопия кожи

Для выявления пораженных лимфоузлов применяются компьютерная томография, магнитно-резонансная томография, сцинтиграфия, УЗИ. Распространенность опухолевого процесса выясняют путем биопсии сторожевого лимфоузла – расположенного рядом с местом поражения Источник:
Анисимов В.В. Актуальные вопросы хирургического лечения больных первичной меланомой кожи / В.В. Анисимов [и др.] // Сибирский онкологический журнал - 2010. - №2 (38) - С. 55-58. . Для определения степени распространения опухолевого процесса у больных первичной меланомой кожи целесообразно использование ультразвуковой допплерографии с цветным допплеровским картированием регионарных лимфатических узлов.
Самодиагностика

Для самодиагностики удобно пользоваться системой АККОРД, описывающей патологические изменения родинки, на которые нужно обратить внимание.
- А – асимметрия. Если мысленно разделить родинку на две половины прямой линией, они не будут одинаковыми.
- К – край. Неровный, «рваный» край родинки, с выступами, зазубринами.
- К – кровоточивость на поверхности родинки, пигментного пятна.
- О – окрас. Изменение цвета родинки, его неравномерность, темные точки, пятна на ее поверхности.
- Р – размер. Быстрое увеличение родинки.
- Д – динамика. Образование на поверхности родинки изъязвлений, корочек, потеря кожного рисунка.
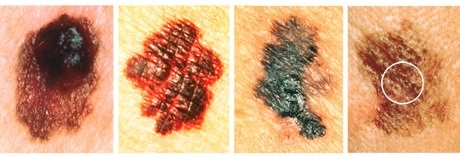
Рис. 5. Настораживающие изменения родинки
При обнаружении одного или нескольких признаков из системы АККОРД следует обратиться к врачу.
Методы лечения меланомы кожи

Аников И.Е. Особенности эпидемиологии меланомы кожи в республике Мордовия / И.Е. Аников [и др.] // Международный научно-исследовательский журнал - 2022. - №6 (120) - Часть 2 - С. 51-54. . В зависимости от стадии удаляется участок здоровой ткани размером от 1 до 2-3 см, подкожная клетчатка, лимфоузлы при наличии в них метастазов. В последующем при необходимости удаленная часть восстанавливается пластикой.
При метастазирующих меланомах в дополнение к хирургическому лечению и при неоперабельной опухоли используют:
- полихимиотерапию;
- лучевую терапию;
- иммунотерапию.
Полихимиотерапия
Схема, предполагающая использование для адъювантной терапии (сопутствующей оперативному лечению) при злокачественных опухолях с высоким риском метастазирования или при неоперабельных формах меланомы кожи сочетания нескольких препаратов для химиотерапии. Полихимиотерапия не показана пациентам с I-II ст. злокачественного процесса. Согласно клиническим наблюдениям, выраженный эффект она демонстрирует у больных с III ст. меланомы, при наличии более 3 метастатических узлов.
Системная полихимиотерапия (таблетированные препараты, внутривенное введение средств) оказывает выраженный токсический эффект на организм. Существуют исследования о возможности регионарного перфузионного введения препаратов для полихимиотерапии, которое легче переносится больными, однако в стандарты лечения меланомы такая практика не вошла.
Лучевая терапия
Редко используется в качестве предоперационной лучевой терапии. Облучение после операции проводится для воздействия на клетки, которые могут оказаться «рассеянными» в операционной ране, а также возможные субклинические метастазы, которые потенциально могут вызвать рецидив опухоли. Такая тактика может быть особенно приемлема для мест локализации опухоли, где ее широкое иссечение затруднительно – глаз, слизистая оболочка полости рта. Лучевая терапия показана при меланомах кожи IIIB ст., локализующихся на голове и шее, особенно при множественных экстракапсулярных метастазах в лимфоузлах. При I-II ст. заболевания она не оказывает существенного влияния на отдаленные результаты. При множественных метастазах в головной мозг, метастатическом поражении костей, мягких тканей и л/узлов назначается паллиативная лучевая терапия.
ИММУНОТЕРАПИЯ
Тактика использования различных препаратов, стимулирующих собственный иммунитет для борьбы со злокачественным новообразованием. С этой целью применяются ингибиторы контрольных точек иммунного ответа. Проводится в рамках клинических исследований, по результатам молекулярно-генетического тестирования опухоли на определенные типы мутаций. Показана при неоперабельных III и IV ст. меланомы, в качестве адъювантной терапии для изъязвленных форм IIB и IIC ст.
Таргетная терапия
Относительно новый метод лечения метастазирующей меланомы кожи – таргетная терапия. Рекомендована тем пациентам, у которых в опухоли обнаруживается мутация в гене BRAF. Выделяют два вида таргетной терапии: для больных с поражением регионарных лимфоузлов и для больных с неоперабельным процессом и отдаленными метастазами.
Первой группе пациентов таргетную терапию назначают с профилактической целью. Терапия длится курсом в 1 год, проводится таблетированной формой лекарств, сочетается с основным лечением.
Для второй группы применяется комбинированная таргетная терапия, действующая непосредственно на клетки опухоли. Лечение позволяет контролировать процесс у 90 % пациентов из тех, у кого пятилетняя выживаемость составляет 34 %. У остальных развивается резистентность и возникает необходимость иммунотерапии.
Лечение меланомы кожи по стадиям
При лечении локальной меланомы кожи (I, II ст.) обязательным этапом является радикальное иссечение первичного злокачественного очага с захватом здоровых тканей. Если заболевание имеет благоприятный прогноз с низким риском прогрессирования (IA, IB, IIA ст.), адъювантная терапия не показана. Также она не применяется, если риски, связанные с развитием нежелательных побочных эффектов на фоне применения иммунотерапии, выше ожидаемой пользы. После иссечения опухоли при IIB и IIC ст. с изъязвлениями показана адъювантная иммунотерапия.
Для лечения меланомы кожи III ст. с метастазами в регионарных лимфоузлах применяется следующая схема:
- иссечение первичной опухоли, если оно не проводилось ранее;
- регионарная лимфаденэктомия (всем пациентам);
- адъювантная иммунотерапия, которую рекомендуется начинать не позднее 3 месяцев после иссечения опухоли;
- возможно проведение адъювантной лучевой терапии с воздействием на зону удаленных регионарных лимфоузлов при их массивном поражении для снижения частоты локальных рецидивов.
При неоперабельной меланоме III-IV ст. рекомендуется иммунотерапия в рамках клинических исследований. При невозможности проведения иммунотерапии пациентам с меланомой кожи показана химиотерапия.
При множественных отдаленных метастазах применяется паллиативная лучевая терапия.
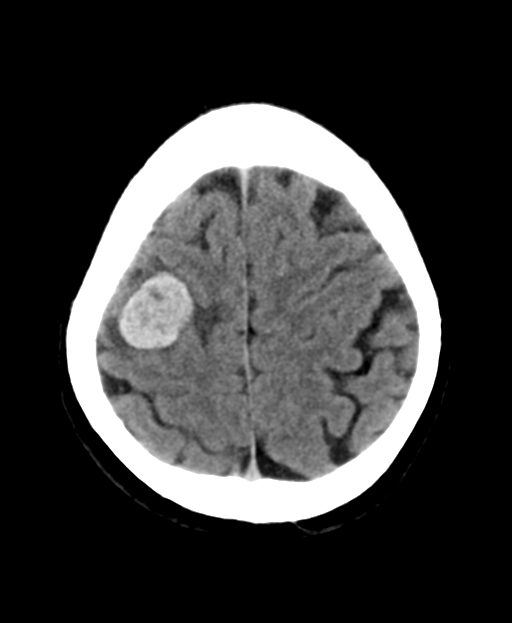
Рис. 6. Метастазы меланомы в головной мозг
Прогноз выживаемости при меланоме кожи
Раннее выявление меланомы увеличивает вероятность успешного лечения и стойкой ремиссии у более чем 90 % больных. При своевременной диагностике и малой толщине первичного очага полное излечение вероятно в 90-95 % случаев. Рецидив при толщине опухоли до 1 мм и при отсутствии метастазов в регионарных лимфоузлах возникает примерно в 8 % случаев.

Общая выживаемость пациентов при меланоме кожи в период до 5 лет возросла благодаря ранней диагностике и новым методам лечения. Данные по пятилетней выживаемости (при выявлении в соответствующей стадии): I – до 92 %, II – 53-81 %, III – 40-78 %, IV – не более 20 %.

Профилактика меланомы
Основной способ профилактики меланомы – защита кожи от УФ-излучения. Солнечные ожоги, даже однократные и полученные много лет назад, повышают риск развития опухоли. Солнечные ванны нужно принимать в утренние или послеобеденные часы, при этом всегда пользоваться солнцезащитным кремом, надевать головной убор и темные очки. Косметические средства с SPF в весенне-летний период обязательны даже для жителей регионов с невысокой солнечной активностью. Светлая кожа, волосы и глаза, большое количество родинок на теле – повод совсем отказаться от загара.
Солярий – это всегда вред для кожи. Если нет возможности исключить его посещение, обязательно использование солнцезащитного крема.
Периодически необходимо осматривать кожные покровы, в том числе и скрытые под волосами, на предмет появления новых родинок, изменения имеющихся. При травмировании и долгом заживлении родинки, подозрении на нехарактерный рост, других изменениях нужно обратиться к врачу.
Источники
- Неретин Е.Ю. Анализ клинического метода диагностики меланомы кожи в Самарской области / Е.Ю. Неретин // Вестник новых медицинских технологий. Электронное издание - 2013. - №1.
- Лалетин В.Г. Диагностика и лечение меланомы кожи / В.Г. Лалетин [и др.] // Байкальский медицинский журнал - С.14-15.
- Анисимов В.В. Актуальные вопросы хирургического лечения больных первичной меланомой кожи / В.В. Анисимов [и др.] // Сибирский онкологический журнал - 2010. - №2 (38) - С. 55-58.
- Аников И.Е. Особенности эпидемиологии меланомы кожи в республике Мордовия / И.Е. Аников [и др.] // Международный научно-исследовательский журнал - 2022. - №6 (120) - Часть 2 - С. 51-54.
- Анисимов, В.В. Стандартное обследование пациентов с подозрением на меланому. Современная клиническая классификация / В.В. Анисимов // Практическая онкология. - 2001. - № 4 (8). - С.12-22.
- Барчук А.С. Хирургическое лечение меланом. Практическая онкология: избранные лекции / Под ред. С.А. Тюляндина, В.М. Моисеенко. СПб.: Центр Томм, 2004. С. 555-564.
- Михнин А.Е. Количественные характеристики опухолевого роста у больных злокачественной меланомой кожи: Автореф. дис. . д-ра мед. наук. СПб., 2005.

Популярные вопросы
Преимущества «СМ-Клиника»
Цены
| Наименование услуги (прайс неполный) | Цена (руб.) |
|---|
| Прием (осмотр, консультация) врача-онколога первичный, лечебно-диагностический, амбулаторный | 3 500 |
| Дерматоскопия с фотофиксацией 1 элемент | 1 595 |
| Дерматоскопия с фотофиксацией 1 зона (распространенный процесс) | 4 950 |
























