Аденокарцинома, или железистый рак легкого – злокачественная опухоль, развивающаяся из железистого эпителия стенки бронхов. Является наиболее распространенной разновидностью немелкоклеточного рака легких.

Для аденокарциномы легких характерно бессимптомное течение на ранних стадиях либо неспецифическая симптоматика, которой пациенты не уделяют должного внимания. Поэтому заболевание часто диагностируется в запущенном виде, что снижает эффективность лечения и уменьшает шансы на долгосрочную выживаемость.
Причины и факторы риска заболевания
Точных причин развития этой онкопатологии не выявлено. Основным фактором риска принято считать активное и пассивное курение. Риск возникновения аденокарциномы выше у тех, кто рано начал курить, имеет большой стаж курения и выкуривает более 1 пачки сигарет в день.
К другим факторам риска относятся:
- Длительный контакт с вредными веществами в воздухе. Это может быть проживание в районе с неблагоприятной экологической обстановкой (высокая загазованность воздуха, выбросы промышленных предприятий), профессиональные вредности (вдыхание асбестовой, угольной пыли, пестицидов, некоторых химических соединений).
- Наследственная предрасположенность. Если у кровных родственников по прямой линии была диагностирована аденокарцинома легких, пациент должен иметь настороженность в этом отношении.
- Хронические заболевания легких, особенно те, в результате которых развивается пневмофиброз – туберкулез, ХОБЛ, кальциноз.
Неспецифическими факторами риска, которые ухудшают состояние организма в целом, являются плохое питание с недостаточным количеством витаминов, иммуносупрессивные состояния.
Симптомы аденокарциномы легкого
На ранних стадиях развития болезнь не проявляется яркой симптоматикой. Пациенты могут ощущать слабость, быструю утомляемость, чувство тяжести, незначительную боль в груди. Как правило, эти симптомы не связывают не только с раком легких, но и с какой-либо серьезной патологией этого органа, часто больные занимаются самолечением и не обращаются к врачу. В связи с этим большинство случаев аденокарциномы легких выявляется на поздних стадиях.
По мере развития заболевания могут присоединиться следующие симптомы:
- одышка при нагрузке и в покое;
- кашель – сухой или с выделением слизистой мокроты;
- более интенсивный болевой синдром.
На поздних стадиях, когда опухоль приобретает значительные размеры, прорастает сосуды и близлежащие органы (пищевод, голосовые связки), появляется выраженная симптоматика:
- затруднение дыхания, вплоть до дыхательной недостаточности;
- кровохарканье, легочные кровотечения;
- дисфагия – поперхивание, нарушение глотания;
- осиплость или потеря голоса;
- нарушения сердечной деятельности вследствие скопления жидкости в сердечной сумке.
В это же время значительно ухудшается общее самочувствие пациента. Больной теряет вес, вплоть до истощения, у него наблюдаются тошнота и рвота, приводящие к обезвоживанию организма, сильная жажда, запоры, симптомы интоксикации. При появлении отдаленных метастазов возникают признаки поражения соответствующих органов или тканей.

Обратиться к врачу следует как можно раньше – при затяжном кашле, длительно не вылечивающейся простуде, периодическом повышении температуры тела до субфебрильных цифр (37,5 °C и выше). Появление крови в мокроте при кашле является поводом для срочного обращения за медицинской помощью.
Свяжитесь с нами!
Классификация аденокарциномы легкого
По распространенности процесса:
- Преинвазивная – одиночное образование диаметром до 3 см, со стелющимся типом роста. Прорастание в строму легких, плевру, сосуды отсутствует.
- Минимально инвазивная аденокарцинома легкого – характеризуется прорастанием в строму на глубину не более 5 мм. Диаметр опухоли, как и в предыдущем случае, не более 3 см. Прорастание в плевру и сосуды отсутствует.
- Инвазивная – новообразование более 3 см в диаметре, с инвазией в строму на глубину более 0,5 мм. Опухоль прорастает сосуды и плевру, присутствует опухолевый некроз.
В зависимости от присутствия слизистого компонента:
- муцинозная аденокарцинома легкого;
- немуцинозная.
Немуцинозную (не продуцирующую слизь) аденокарциному легкого разделяют на группы G1, G2 и G3, каждой из которых соответствуют определенные модели роста:
- G1 – стелющаяся;
- G2 – ацинарная, папиллярная;
- G3 – криброзная, солидная, микропапиллярная, из сложных желез.
По степени дифференцировки клеток:
- низкодифференцированная;
- умеренно дифференцированная;
- высокодифференцированная аденокарцинома.
Отдельным видом аденокарциномы легкого является бронхоальвеолярный рак. Он, в свою очередь, подразделяется на следующие формы:
- узловая;
- пневмониеподобная;
- диссеминированная.
Атипичные формы аденокарциномы легких:
- коллоидная;
- фетальная;
- кишечного типа.
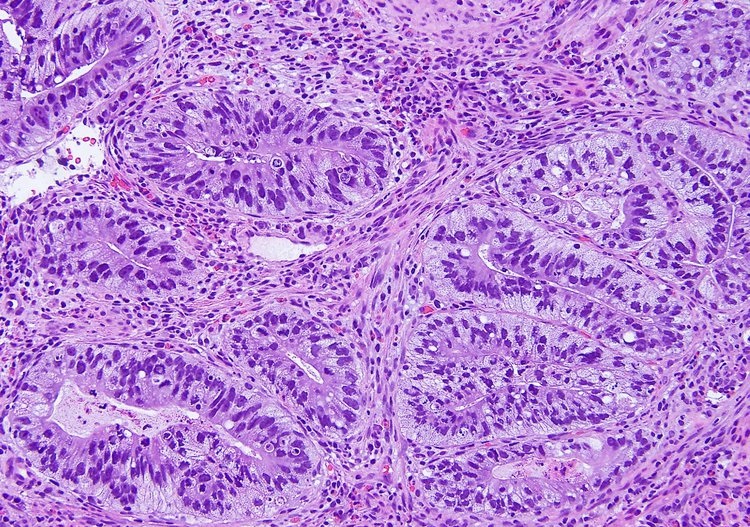
Инвазивная аденокарцинома легкого
Стадии аденокарциномы легких
Для стадирования этого типа рака легких применяется классификация TNM, где T – оценка первичной опухоли, N – оценка поражения лимфоузлов, M – отдаленные метастазы.
Классификация по критерию T
|
Критерий |
Признаки |
|---|---|
|
Tx |
невозможно оценить первичную опухоль или образование не определяется при бронхоскопии, но верифицировано по наличию атипичных клеток в мокроте или смывах |
|
T0 |
первичная опухоль не обнаружена |
|
Tis |
карцинома in situ |
|
T1 |
новообразование до 3 см в диаметре или меньше в наибольшем измерении, окруженное легочной паренхимой или висцеральной плеврой; признаки инвазии проксимальнее долевого бронха при бронхоскопии отсутствуют (опухоль не локализуется в главном бронхе) |
|
T1a (mi) |
минимальная инвазия опухоли |
|
T1a |
аденокарцинома до 1 см в диаметре в наибольшем измерении |
|
T1b |
опухоль от 1 до 2 см в диаметре в наибольшем измерении |
|
T1c |
новообразование от 2 до 3 см в диаметре в наибольшем измерении |
|
T2 |
аденокарцинома от 3 до 5 см в диаметре в наибольшем измерении, или:
|
|
T2a |
новообразование от 3 до 4 см в диаметре в наибольшем измерении, либо невозможно определить размер опухоли (например, когда она неотделима от ателектаза) |
|
T2b |
аденокарцинома от 4 до 5 см в диаметре в наибольшем измерении |
|
T3 |
опухоль от 5 до 7 см в диаметре в наибольшем измерении, или прямая инвазия в:
либо определяются метастатические опухолевые узлы или узел в патологически измененной доле |
|
T4 |
опухоль более 7 см в диаметре в наибольшем измерении, или поражение:
или имеются метастатический узел (узлы) в других ипсилатеральных долях |
Классификация по критерию N
|
Критерий |
Признаки |
|---|---|
|
Nx |
невозможно оценить состояние регионарных л/узлов |
|
N0 |
метастазы в регионарные л/узлы отсутствуют |
|
N1 |
метастазы в ипсилатеральных перибронхиальных и/или ипсилатеральных корневых л/узлах; или метастазы во внутрилегочных л/узлах, включая прямое поражение лимфоузлов |
|
N1a |
поражены л/узлы одного из лимфатических коллекторов, перечисленных в признаках критерия N1 |
|
N1b |
поражены л/узлы нескольких из лимфатических коллекторов, перечисленных в признаках критерия N1 |
|
N2 |
метастазы в ипсилатеральных медиастинальных и/или субкаринальных лимфоузлах |
|
N2a1 |
поражены лимфатические узлы одного коллектора N2 без вовлечения л/узлов коллектора N1 (скип-метастаз) |
|
N2a2 |
поражены л/узлы одного коллектора N2 с вовлечением л/узлов коллектора N1 |
|
N2b |
множественное вовлечение лимфоузлов коллектора N2 |
|
N3 |
метастазы в контрлатеральных медиастинальных, хиларных, любых лестничных или надключичных л/узлах |
Классификация по критерию M
|
Критерий |
Признаки |
|---|---|
|
M0 |
нет отдаленных метастазов |
|
M1 |
присутствуют отдаленные метастазы |
|
M1a |
опухолевые узлы в контрлатеральном легком, опухолевое узелковое поражение плевры, метастатический плевральный или перикардиальный выпот |
|
M1b |
одиночный отдаленный опухолевый узел |
|
M1c |
множественные внелегочные метастазы в одном или нескольких органах |
Итоговая стадия аденокарциномы легких определяется путем группировки признаков критериев TNM.
|
N0 |
N1 |
N2 |
N3 |
|
|
T1 |
IA |
IIB |
IIIA |
IIIB |
|
T2a |
IB |
IIB |
IIIA |
IIIB |
|
T2b |
IIA |
IIB |
IIIA |
IIIB |
|
T3 |
IIB |
IIIA |
IIIB |
IIIC |
|
T4 |
IIIA |
IIIA |
IIIB |
IIIC |
|
M1a |
IIIB |
IVA |
IVA |
IVA |
|
M1b |
IVA |
IVA |
IVA |
IVA |
|
M1c |
IVB |
IVB |
IVB |
IVB |
Диагностика аденокарциномы легкого
В диагностике этого вида рака используются клинические, лабораторные и инструментальные методы.
Клинические методы диагностики
При опросе больного врач выясняет анамнез жизни (случаи рака легких у родственников, стаж и интенсивность курения) и заболевания (жалобы, длительность болезни, наличие сопутствующих патологий бронхолегочной системы). При осмотре доктор проводит аускультацию – выслушивание легких фонендоскопом, перкуссию – определение границ легких с помощью простукивания пальцами, обращает внимание на цвет кожи пациента, наличие желтушности слизистых оболочек, состояние лимфатических узлов.
Лабораторные методы
К лабораторным методикам относятся:
- общий анализ крови и мочи;
- биохимия крови;
- микроскопическое и гистологическое исследование образцов опухоли либо смывов, взятых при бронхоскопии;
- анализ крови на онкомаркеры.
Инструментальная диагностика
Лучевые методы исследования – рентгенография, КТ, МСКТ, ПЭТ-КТ, УЗИ применяются при первичной диагностике аденокарциномы легких, для уточнения диагноза, определения размера опухоли, ее прорастания в ткани. Для оценки состояния регионарных лимфатических узлов, наличия отдаленных метастазов применяются УЗИ, КТ, ПЭТ-КТ л/узлов, различных органов.
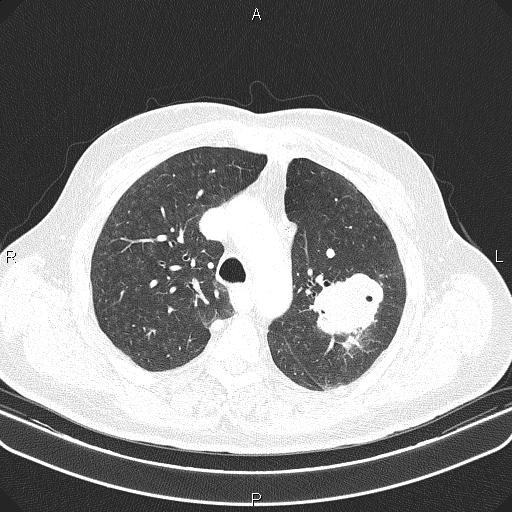
Бронхоскопия – эндоскопическое исследование трахеи и бронхов. Позволяет оценить состояние их слизистой, взять образец ткани для гистологического исследования, смывы с поверхности мелких бронхов, недоступных для эндоскопа.
Торакоскопия – эндоскопическое исследование, при котором эндоскоп проводится в плевральную полость через небольшие разрезы в области грудной клетки.

Лечение аденокарциномы легких
Тактика лечения зависит от стадии злокачественного новообразования. При аденокарциноме легкого in situ иногда ограничиваются радикальным удалением опухоли с иссечением небольшой части легкого – клиновидной резекцией, или сегментэктомией.
Если новообразование характеризуется минимальной инвазией и существует высокий риск рецидива, в дополнение к хирургическому лечению назначается химиотерапия.
При I-II стадии площадь резекции больше, в зависимости от величины опухоли проводится удаление одной или нескольких долей (лобэктомия) или легкого полностью (пневмонэктомия). При подозрении на распространенность процесса в лимфатические узлы проводится лимфодиссекция. После операции показана адъювантная химиотерапия.
При III стадии аденокарциномы легких хирургическое лечение не всегда возможно. Если операция все-таки проводится, стараются удалить как можно больший объем пораженной ткани. В большинстве случаев также выполняется удаление лимфоузлов. В послеоперационном периоде для уничтожения потенциально сохранившихся злокачественных клеток проводится адъювантная химиотерапия.
IV стадия практически всегда неоперабельна. Для лечения аденокарциномы легких на этой стадии используются химио-, лучевая терапия и современные методы – таргетная, иммунотерапия. Препараты таргетной терапии воздействуют на конкретные мутации в клетках опухоли, предварительно выявленные с помощью молекулярно-генетического анализа. Иммунотерапия – активация иммунных механизмов организма для борьбы с опухолевыми клетками.
На поздних стадиях пациентам при необходимости проводится паллиативное лечение – обезболивающие, противорвотные препараты, парентеральное питание, другая симптоматическая терапия.

Прогноз заболевания

Чем позже выявлено заболевание и начато лечение, тем хуже прогноз. На I-II стадиях при условии своевременной терапии пятилетняя выживаемость составляет 60-80 %. При выявлении аденокарциномы легких на 4 стадии прогноз неблагоприятный – без должного лечения в течение года умирают около 90 % пациентов.
Неблагоприятными прогностическими факторами являются поражение лимфоузлов, отдаленные метастазы. Дополнительно на прогноз выживаемости влияют возраст больного, общее состояние, наличие сопутствующих заболеваний.