 Протоковый рак, или карцинома, молочной железы — злокачественная опухоль, растущая из железистого эпителия млечных протоков. Является самым частым вариантом рака молочной железы, и встречается в 80% случаев всех онкологических заболеваний груди у женщин. Средний возраст первичного выявления диагноза — 55 лет. Рак отличается средней степенью агрессивности, при радикальном лечении на ранней стадии возможно полное излечение и отсутствие рецидива. Отдаленные метастазы резко ухудшают прогноз пятилетней выживаемости.
Протоковый рак, или карцинома, молочной железы — злокачественная опухоль, растущая из железистого эпителия млечных протоков. Является самым частым вариантом рака молочной железы, и встречается в 80% случаев всех онкологических заболеваний груди у женщин. Средний возраст первичного выявления диагноза — 55 лет. Рак отличается средней степенью агрессивности, при радикальном лечении на ранней стадии возможно полное излечение и отсутствие рецидива. Отдаленные метастазы резко ухудшают прогноз пятилетней выживаемости.
Причины и факторы риска протокового рака молочной железы
 Протоковый рак груди — полиэтиологичное заболевание, возникает в большинстве случаев спонтанно под влиянием разнообразных факторов риска. К наиболее вероятным причинам относят:
Протоковый рак груди — полиэтиологичное заболевание, возникает в большинстве случаев спонтанно под влиянием разнообразных факторов риска. К наиболее вероятным причинам относят:
- проживание в экологически неблагополучном регионе;
- злоупотребление алкоголем и никотином;
- частые травмы груди;
- хронические гормонозависимые заболевания молочных желез и половых органов;
- частые аборты;
- эндокринные заболевания;
- хронический стресс;
- ожирение;
- малоподвижный образ жизни.
У 3-5% пациенток с РМЖ обнаружена наследственная отягощенность.
Клиническая картина протокового рака
 Протоковый рак молочной железы развивается относительно медленно, поэтому симптомы отсутствуют на протяжении 2-3 лет. Когда новообразование достигает размера более 1 см, его можно нащупать в груди самостоятельно. Поначалу это безболезненная малоподвижная опухоль, плотная, без четких границ. Примерно в это же время появляется основной признак инвазивного протокового рака молочной железы — выделения из соска.
Протоковый рак молочной железы развивается относительно медленно, поэтому симптомы отсутствуют на протяжении 2-3 лет. Когда новообразование достигает размера более 1 см, его можно нащупать в груди самостоятельно. Поначалу это безболезненная малоподвижная опухоль, плотная, без четких границ. Примерно в это же время появляется основной признак инвазивного протокового рака молочной железы — выделения из соска.
Сначала выделения прозрачные или белесоватые, необильные. При распаде опухоли они становятся кровянистыми, гнойными, приобретают неприятный запах. Выделения появляются вне зависимости от менструального цикла, физической активности, времени суток. Обильные выделения приводят к размягчению кожи в области ареолы, там появляются эрозии и язвы.
Инфильтрирующий протоковый рак молочной железы поражает окружающие ткани, поэтому по мере его роста можно заметить изменения кожи груди. Над опухолью кожа краснеет, становится более плотной и втягивается внутрь. Внешне этот участок напоминает корку лимона. На поздних стадиях болезни кожа над опухолью шелушится, покрывается язвами.
Общая симптоматика связана с токсическим действием рака на организм, наиболее выражена на этапе распада опухоли и появления метастазов:
- выраженная утомляемость;
- длительное повышение температуры тела до 38 градусов;
- анемия;
- потеря веса.
Протоковый рак дает метастазы прежде всего в подмышечные лимфоузлы на стороне поражения. Деформированные узлы можно нащупать в подмышечной области при поднятой вверх руке — плотные, неподвижные, спаянные между собой, нередко болезненные. Отдаленные метастазы распространяются по организму гематогенным путем — в легкие, печень, яичники, кости, головной мозг.
Свяжитесь с нами!
Классификация протоковой карциномы молочной железы
 Протоковый рак молочных желез различают по морфологическому строению и стадии развития.
Протоковый рак молочных желез различают по морфологическому строению и стадии развития.
Гистологическая классификация
Выделяют следующие морфологические типы протокового рака:
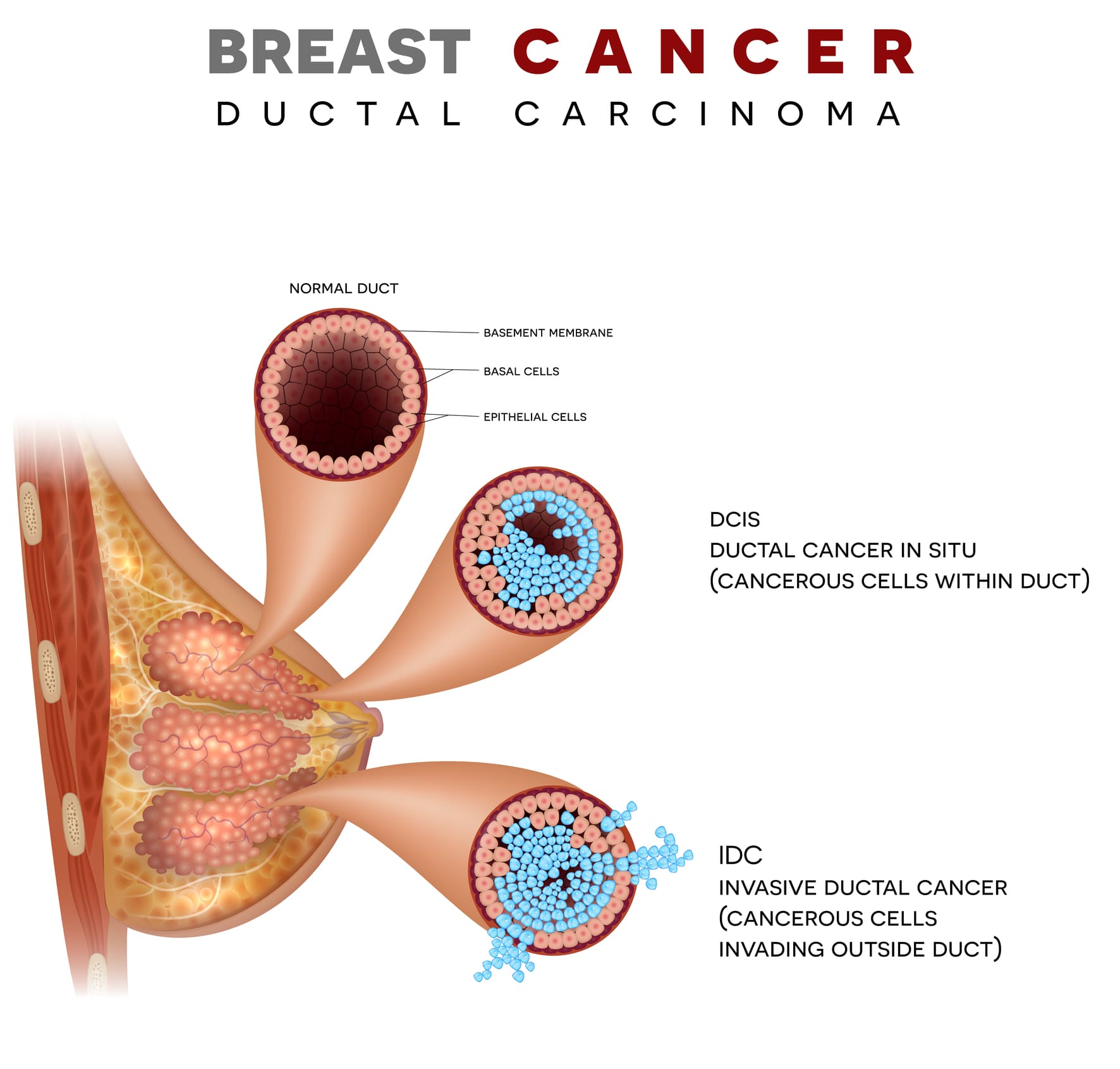
- неинвазивный протоковый рак молочной железы in situ;
- внутрипротоковая папиллома;
- инвазивная карцинома молочной железы протокового типа;
- солидная папиллярная карцинома;
- папиллярная аденокарцинома;
- не инфильтрирующая карцинома молочной железы протокового типа.
TNM-классификация и стадирование рака
Критерий Т обозначает первичную опухоль
- Тх — данных обследования недостаточно для оценки первичной опухоли;
- Т0 — первичной опухоли нет;
- Тis — протоковая карцинома молочной железы in situ, фиксированная только в верхнем слое эпителия;
- Т1 — новообразование диаметром от 1 мм до 2 см;
- Т2 — новообразование диаметром 2-5 см;
- Т3 — опухоль более 5 см в диаметре;
- Т4 — опухоль любого размера с прорастанием в грудную стенку.
Критерий N обозначает состояние регионарных лимфатических узлов
- Nх — данных обследования недостаточно для оценки лимфоузлов;
- N0 — поражения лимфатических узлов нет;
- N1 — поражены смещаемые подмышечные лимфатические узлы на стороне опухоли;
- N2 — метастазы в подмышечных лимфоузлах на стороне поражения или в парастернальных узлах;
- N3 — метастазы в надключичных и подключичных лимфоузлах.
Критерий М обозначает наличие метастазов в отдаленных органах
- Мх — данных обследования недостаточно для оценки метастазов;
- М0 — метастазов нет;
- М1 — метастазы есть.
На TNM-классификации протокового РМЖ основано распределение болезни по стадиям:
Карцинома in situ
Стадии 1А
Стадия 1В
2А
2В
3А
3В
4
В международной классификации болезней протоковую злокачественную опухоль молочной железы обозначают кодами D05 и С50.
Диагностика протокового рака груди
 Обследование начинают с опроса, внешнего осмотра. Для выявления срока болезни, вероятных причин врач задает следующие вопросы:
Обследование начинают с опроса, внешнего осмотра. Для выявления срока болезни, вероятных причин врач задает следующие вопросы:
- как давно появились симптомы;
- как они развивались с течением времени;
- есть ли онкологические гинекологические заболевания у ближайших родственниц;
- количество беременностей, абортов и родов;
- травмы груди в анамнезе;
- наличие хронических заболеваний молочных желез.
Лабораторная диагностика дает косвенное подтверждение злокачественного процесса в организме:
- общеклинические анализы крови и мочи;
- биохимический анализ крови;
- исследование свертываемости крови;
- исследование гормонального профиля;
- определение онкомаркеров.
Основное значение для обнаружения первичного очага и выявления метастазов имеют методы визуализации:
- ультразвуковое исследование органов малого таза и забрюшинного пространства, молочных желез;
- компьютерная или магнитно-резонансная томография всего тела;
- тонкоигольная аспирационная биопсия опухоли;
- рентгенография органов грудной клетки.
Материал, полученный при биопсии, направляют на гистологическое исследование. В лаборатории определяют морфологический тип рака, степень злокачественности.
Методы лечения протокового рака
 Тактику лечения протоковой карциномы молочной железы определяют индивидуально с учетом клинических рекомендаций. Наиболее эффективным является хирургическое вмешательство, оно показано всем пациенткам вне зависимости от стадии рака. Операция может быть как самостоятельным методом лечения, так и в комбинации с консервативной терапией.
Тактику лечения протоковой карциномы молочной железы определяют индивидуально с учетом клинических рекомендаций. Наиболее эффективным является хирургическое вмешательство, оно показано всем пациенткам вне зависимости от стадии рака. Операция может быть как самостоятельным методом лечения, так и в комбинации с консервативной терапией.
Хирургическое лечение
При неинвазивной карциноме резекция молочной железы позволяет добиться полного излечения и отсутствия рецидивов. У пациенток с высоким риском рецидивирования, низкодифференцированной формой рака операцию дополняют адъювантной химиотерапией и лучевой терапией.
Радикальное лечение инфильтративного протокового рака молочной железы на стадиях 1-2 проводят путем органосохраняющих операций — секторальная резекция железы, лампэктомия. В ходе операции проводят срочное гистологическое исследование тканей с краев раны. При обнаружении там атипичных клеток объем вмешательства расширяют до мастэктомии. В случае обнаружения метастазов в лимфатических узлах их удаляют вместе с окружающей жировой клетчаткой.
На 2-3 стадии рака с лимфогенными метастазами показана секторальная резекция молочной железы, удаление подмышечных и парастернальных лимфатических узлов. Вмешательство может быть расширено до мастэктомии в случае гистологического подтверждения атипии клеток из краев раны.
На четвертой стадии инфильтративного протокового рака молочной железы прогноз неблагоприятный даже в случае радикального лечения. Проводят паллиативные операции для продления срока жизни женщины, облегчения болевого синдрома.
Консервативная терапия
Проводят в качестве предоперационной подготовки для сокращения размера опухоли. Это позволяет снизить риск интраоперационной диссеминации атипичных клеток, сократить объем вмешательства.
Адъювантная лучевая терапия показана пациенткам после органосохраняющей операции. Проводят ее в сроке до 12 недель после хирургического вмешательства. Адъювантная терапия снижает риск развития местного рецидива РМЖ, но не влияет на выживаемость и метастазирование опухоли.
Химиотерапия снижает риск рецидива инфильтративной протоковой карциномы молочной железы. Также химиотерапия показана пациенткам с неоперабельным раком для продления срока жизни, улучшения ее качества.
У пациенток с подтвержденным гормонозависимым раком показана адъювантная гормонотерапия. Лечение снижает риск метастазирования рака в яичники и матку.

Прогноз и профилактика протоковой карциномы молочной железы
 Прогноз зависит от распространенности опухоли и своевременности лечения — при неинвазивном протоковом раке молочной железы шансы на выздоровление высокие, при инфильтрирующих опухолях часто случаются рецидивы. Прогноз при протоковой карциноме молочной железы определяют с учетом пятилетней выживаемости пациенток после радикального лечения:
Прогноз зависит от распространенности опухоли и своевременности лечения — при неинвазивном протоковом раке молочной железы шансы на выздоровление высокие, при инфильтрирующих опухолях часто случаются рецидивы. Прогноз при протоковой карциноме молочной железы определяют с учетом пятилетней выживаемости пациенток после радикального лечения:
- 1 стадия — выживают 85-95% женщин;
- 2 стадия — 66-80%;
- 3 стадия — 41-60%;
- 4 стадия — 25-35%.
Вероятность рецидива опухоли зависит от степени злокачественности раковых клеток, объема проведенной операции. В среднем рецидивы возникают у 35-40% пациенток в течение 10 лет после операции.
Первичная профилактика заключается в минимизации влияния факторов риска:
- здоровый образ жизни;
- исключение стрессов, непосильных физических нагрузок;
- своевременное лечение болезней молочных желез;
- регулярное обследование у гинеколога.
Вторичная профилактика показана пациенткам после комбинированного лечения. Женщины находятся на пожизненном диспансерном учете у онколога, ежегодно проходят обследование для своевременного выявления рецидивов.

































