Эпидемиология

Распространенность колоректального рака высокая во всем мире. По заболеваемости он стоит на третьем месте, а по числу летальных исходов — на втором, уступая лишь раку легких. В России ежегодно регистрируют около 45 тысяч новых случаев, а погибают от этого заболевания более 23 тысяч человек в год. Мужчины болеют чаще, чем женщины. Риск возникновения рака толстой кишки прогрессивно увеличивается с возрастом.
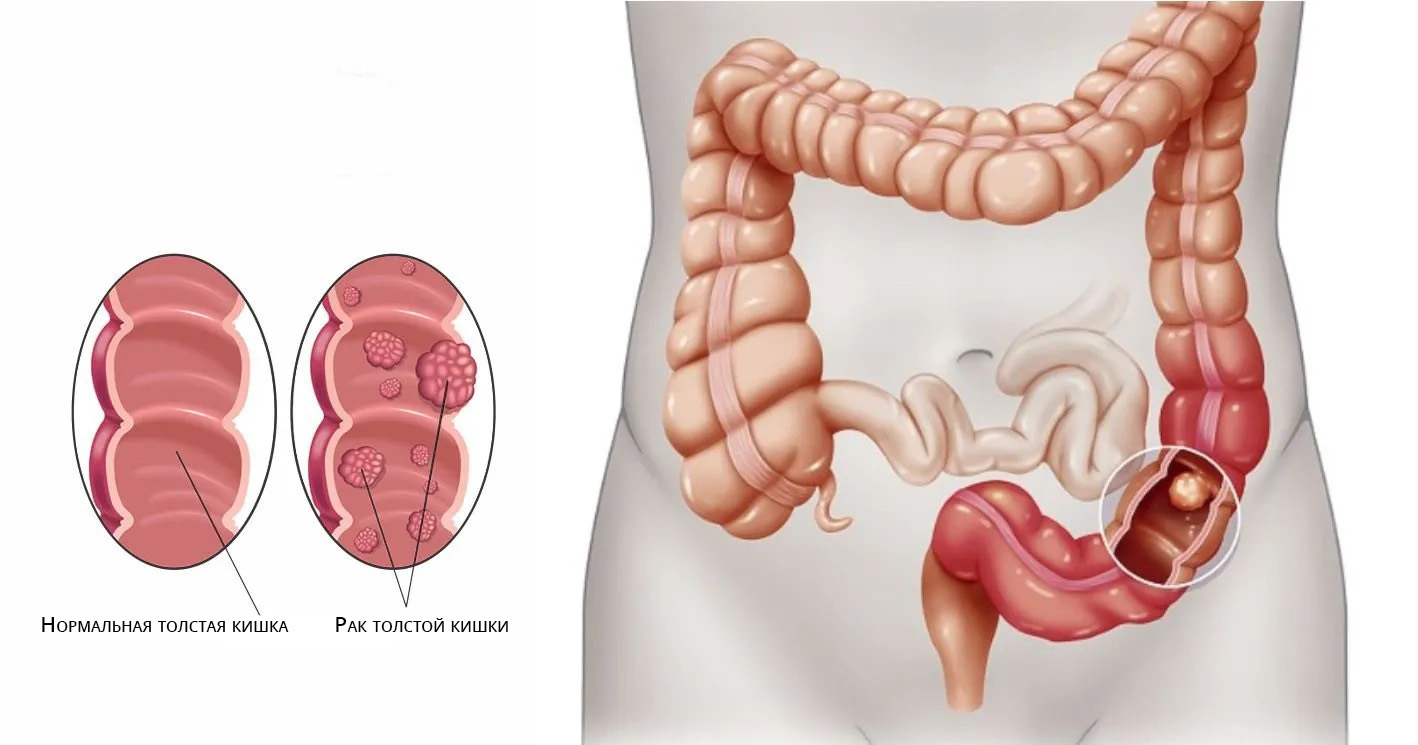
Причины и факторы риска колоректального рака
Причина, по которой происходит злокачественная трансформация эпителиальных клеток, неизвестна в большинстве случаев. Установлены лишь факторы риска, повышающие вероятность развития ракового процесса.
Наиболее значимый для колоректального рака фактор — наличие полипов на стенке толстой кишки. Это доброкачественные образования, которые растут из слизистой оболочки в просвет кишечника. Существует несколько видов полипов: гиперпластические, фиброзные, воспалительные, аденоматозные. Последние наиболее опасны в плане малигнизации, то есть перерождения в раковую опухоль.
Известно, что злокачественные новообразования толстой кишки чаще всего образуются там, где каловые массы продвигаются наиболее медленно — в сигмовидном и ректальном отделах. В связи с этим возникло предположение, что трансформация эпителия происходит под влиянием ряда веществ, содержащихся в продуктах питания (канцерогенов). Исследования показали, что наибольшая заболеваемость колоректальным раком отмечалась среди людей, в рационе которых было много животного белка и жира, а растительной клетчатки очень мало.
К факторам риска заболевания также относят отягощенную по онкопатологии наследственность, возраст старше 50 лет, иммунодефицит, хроническое воспаление кишечника (различные виды колитов), курение и злоупотребление алкоголем, ожирение, сахарный диабет.
У 3-5% пациентов рак ободочной кишки связан с генетически обусловленными синдромами: семейный аденоматоз, синдром Линча, MutYH-ассоциированный полипоз.
Симптомы рака толстой кишки
Симптомы рака толстой кишки на ранних стадиях практически отсутствуют. У пациентов обычно отмечается небольшое снижение аппетита, активности, незначительно ухудшается общее самочувствие. Также на ранних этапах заболевания больные могут прибавлять в весе.
Первые симптомы рака толстой кишки у женщин и мужчин зависят от размеров, локализации, степени распространения новообразования, а также наличия осложнений и сопутствующих патологий.

По мере прогрессирования заболевания и роста опухоли клиническая картина становится все более выраженной. У 85% пациентов возникают боли в области живота различной интенсивности. Появляется чувство дискомфорта в кишечнике, снижается аппетит, возникает постоянное ощущение тошноты, дискомфорт в верхних отделах живота.
Расстройства кишечника связаны с нарушением моторики и сужением его просвета вследствие воспаления слизистой оболочки. Клинически данные расстройства проявляются запором, поносом, метеоризмом, постоянным урчанием в животе. Резкое сужение просвета кишечника может привести к развитию частичной или полной непроходимости. Это опасное для жизни состояние, при котором пациенту необходимо срочная медицинская помощь. Примерно у 50% пациентов в каловых массах имеются гнойные, слизистые или кровянистые выделения.
Серьезное ухудшение общего самочувствия связано с интоксикацией организма продуктами распада новообразования. На поздних стадиях происходит резкая потеря веса, развивается анемия, повышается температура тела. Наиболее яркая картина интоксикации организма развивается при локализации рака толстой кишки в правой половине ободочной кишки.
Свяжитесь с нами!
Патогенез колоректального рака
Подавляющее большинство случаев рака толстой кишки связано с длительно существующими полипами. Изначально это доброкачественные новообразования, однако под влиянием факторов риска в полипозных клетках возникает дисплазия, то есть нарушается их структура. Чем дольше существует полип, тем больше прогрессирует диспластический процесс. В конечном итоге некоторые клетки подвергаются анаплазии, которая характеризуется патологически быстрым клеточным делением. Это приводит к формированию злокачественной опухоли.
Важное значение для этого процесса имеет количество факторов риска, сила и продолжительность их воздействия. Усугубляет ситуацию иммунодефицит, на фоне которого лейкоциты не способны находить и уничтожать анапластические клетки.
Классификация рака толстой кишки
Самой частой формой колоректального рака является аденокарцинома. Она встречается у 75-80% пациентов.
В зависимости от особенностей роста новообразования, выделяют следующие формы рака толстого кишечника:
- эндофитный — растет внутрь, постепенно захватывая слои стенки кишечника и распространяясь по ее окружности;
- экзофитный — растет в просвет кишечника, внешне напоминает наросты, полипы;
- смешанный — одновременно наблюдается оба типа роста.
Клинические виды рака толстой кишки:
- Токсико-анемическая. Развивается в правой половине ободочной кишки. У пациента наблюдается интоксикация организма продуктами распада опухоли. Одновременно снижается уровень гемоглобина и эритроцитов, развивается анемия. Температура тела повышена.
- Опухолевая. Данная форма часто протекает атипично, бессимптомно. Диагностируется такой рак случайно, во время проведения плановых обследований по поводу других заболеваний.
- Энтероколитическая. По клинической картине данная форма напоминает кишечные расстройства, вызванные воспалением кишечника. Проявляется запорами, болями, метеоризмом. Запоры возникают в результате закупорки опухолью просвета кишечника, что мешает нормальной дефекации.
- Диспепсическая. Проявляется дискомфортом и болями в животе, метеоризмом, нарушением стула.
- Псевдовоспалительная. Пациент жалуется на боли, развивается лихорадка. При осмотре специалист обнаруживает раздражение слизистой брюшины. Такая клиническая картина часто принимается за воспаление, что отдаляет начало лечения у ухудшает прогноз.
- Обтурационная. У пациента наблюдаются признаки непроходимости. Данная форма обычно диагностируется при поражении левой половины ободочной кишки.
![]()
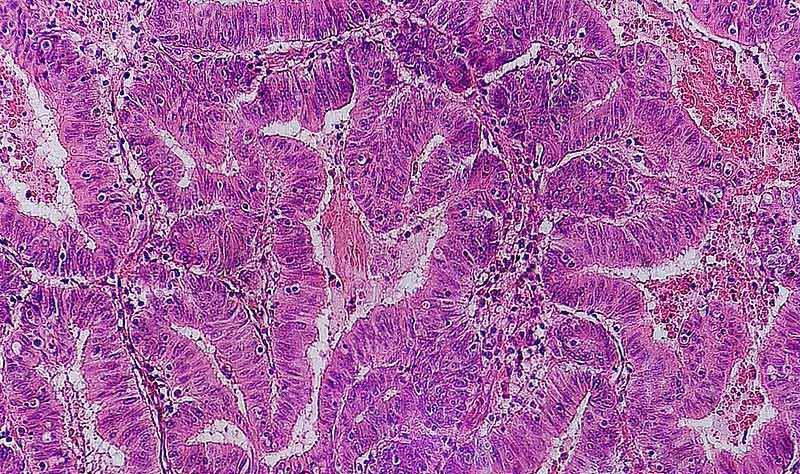 Аденокарцинома толстой кишки. Гистологическое изображение
Аденокарцинома толстой кишки. Гистологическое изображение
Стадии рака толстой кишки
Стадирование заболевания проводят с учетом TNM-классификации, каждому этапу присущи свои симптомы.
Первая стадия характеризуется локализацией первичного очага в подслизистом и мышечном слоях кишечной стенки (Т 1-2). Метастазы в лимфатических узлах и отдаленных органах отсутствуют. На этой стадии клинических проявлений болезни нет, опухоль выявляют при обследовании по другим поводам.
Вторая стадия характеризуется прорастанием первичного очага в серозную оболочку кишки, а также в соседние органы и брюшину. Метастазов в лимфатических узлах и отдаленных органах нет. Большой размер опухоли обусловливает появление клинических симптомов. Человек отмечает потерю массы тела, ощущение инородного предмета в кишечнике, тяжесть или боли в животе. У многих пациентов появляются кровянистые выделения во время дефекации.
Для третьей стадии характерно появление метастазов в ближайших и отдаленных лимфатических узлах, однако отдаленные органы остаются здоровыми. Локализация первичного очага при этом может быть любой. Симптоматика на этой стадии прогрессивно нарастает, большинство случаев болезни выявляют именно в этот момент.
Четвертая стадия характеризуется наличием метастазов в различных органах вне зависимости от размера и локализации первичного очага, поражения лимфатических узлов. На 4 стадии болезни клиническая картина наиболее выражена, развиваются осложнения и паранеопластический синдром.
Стадирование рака толстой кишки в онкологии имеет практическое значение. В соответствии со стадией болезни врач назначает то или иное лечение, определяет прогноз, составляет план дальнейшего наблюдения.
Осложнения
Осложнения при раке толстой кишки чаще всего развиваются уже на клинически выраженной стадии, когда опухоль достигает большого размера, прорастает стенку органа. К наиболее частым отягощающим состояниям относят:
- кишечную непроходимость на фоне перекрытия просвета органа;
- кровотечение при повреждении сосудов, проходящих в стенке кишки;
- анемию на фоне регулярных кровотечений;
- перитонит при разрыве кишечной стенки.
Распространение метастазов из первичного очага в другие органы также становится причиной осложнений: реактивный гепатит, асцит, неврологические расстройства.
Диагностика рака
Для диагностики колоректального рака используют данные анамнеза жизни и физикального осмотра, результаты лабораторных и инструментальных методов обследования.
Врач опрашивает человека на предмет жалоб, выясняет давность возникновения симптомов, изменение состояния с течением времени. Также доктор собирает анамнез, в котором важна следующая информация: наличие онкологических заболеваний у ближайших родственников пациента, характер питания человека, уровень физической активности.
При осмотре врач обращает внимание на типичные для онкопатологии признаки: дефицит массы тела, бледность кожи, увеличение живота за счет асцита. Обязательным пунктом осмотра служит пальцевое ректальное исследование, в ходе которого врач может пропальпировать опухоль, обнаружить кровь в прямой кишке.
Лабораторная диагностика предназначена для оценки общего состояния организма, выявления типичных для онкопатологии отклонений. Доктор назначает следующие анализы:
- общеклинические анализы крови могут выявить увеличение СОЭ, уменьшение количества эритроцитов и гемоглобина, признаки нарушения функции внутренних органов;
- коагулограмма позволяет обнаружить нарушение свертываемости крови;
- анализы крови на ВИЧ, вирусные гепатиты В и С обнаруживают сопутствующую инфекционную патологию;
- анализ крови на онкомаркеры может показать увеличение концентрации РЭА и СА 19-9;
- анализ кала на скрытую кровь позволяет обнаружить кишечное кровотечение;
- молекулярно-генетическое тестирование проводят для выявления наследственных синдромов, с которыми связан рак толстой кишки в 5-7% случаев.
Инструментальное обследование предназначено для визуализации первичного опухолевого очага и метастазов. Используют такие методы, как колоноскопия, контрастная рентгенография толстой кишки, компьютерная и магнитно-резонансная томография, ультразвуковое исследование органов брюшной полости. Для поиска метастазов в отдаленных органах используют рентгенографию грудной клетки, сцинтиграфию, ПЭТ-КТ.
При наличии первичной опухоли в ректосигмоидном отделе кишечника показаны КТ или МРТ органов малого таза. При раке ободочного отдела толстой кишки необходимо выполнить рентгенографию грудной клетки для выявления метастазов. При наличии неврологической симптоматики врач назначает МРТ головы.
Окончательное подтверждение диагноза при раке толстой кишки дает гистологическое исследование. Материал получают с помощью биопсии. В лаборатории специалист изучает клетки образца и определяет тип новообразования.
3D рендеринг рака толстой кишки
- Анализ крови на специфические онкомаркеры
- Биопсия
- Лабораторная диагностика (анализы)
- Рентген
- Ультразвуковая диагностика (УЗИ)
- Эндоскопическая диагностика
- Консультация онколога
- Гастроскопия при онкологии
- Гистологическое исследование
- Ирригоскопия при онкологии
- Компьютерная томография (КТ)
- Магнитно-резонансная томография (МРТ)
- Онкоскрининг: ранняя диагностика онкозаболеваний
- ФГДС при онкологии
Методы лечения
Тактика лечения колоректального рака зависит от стадии заболевания, наличия сопутствующих и ассоциированных заболеваний. Оптимальным вариантом служит хирургическое вмешательство, однако возможность проведения операции есть не во всех случаях.
На ранних стадиях болезни, пока опухоль не проросла сквозь кишечную стенку, возможно применение органосохраняющих методик. Чаще всего онкологи используют способ эндоскопической подслизистой диссекции. Суть операции заключается в удалении опухоли с максимальным сохранением кишки.
Полную резекцию отдела кишечника выполняют при выявлении факторов неблагоприятного прогноза. К таковым относят глубокое прорастание опухоли, высокую степень злокачественности рака, поражение кровеносных и лимфатических сосудов, нервов.
Хирургическим методом лечат также осложнение колоректального рака — кишечную непроходимость. При развитии этого состояния используют эндоскопическое стентирование. Суть методики заключается во введении в просвет кишки стента, который раздвигает опухоль и обеспечивает прохождение каловых масс. Стентирование применяют в качестве подготовки к хирургическому вмешательству, а также используют как вариант паллиативной терапии.
Химиотерапия показана практически всем пациентам, не проводят ее только на ранней стадии болезни, когда есть полная уверенность в удалении всей опухоли хирургическим путем. Чаще всего химиотерапию проводят адъювантно, то есть после операции. Цель такого лечения — уничтожение оставшихся раковых клеток и метастазов. В ряде случаев используют неоадъювантную терапию, которую назначают перед хирургическим вмешательством для уменьшения размера первичного очага.
Лучевая терапия предназначена для лечения рака прямой кишки, так как остальные отделы кишечника довольно подвижны, что мешает точному направлению луча. Методику используют также в качестве паллиативной терапии при неоперабельных опухолях, сочетают с применением химиопрепаратов.
Таргетная терапия — относительно новый метод лечения злокачественных заболеваний. Препараты воздействуют только на раковые клетки, не затрагивая здоровые ткани. Таргетную терапию назначают в дополнение к другим методам, обычно сочетают с химиопрепаратами.
Диспансерное наблюдение
Все пациенты после завершения лечения должны находиться на диспансерном учете, регулярно проходить обследование у онколога. Цель наблюдения — контроль за состоянием пациента, своевременное выявление рецидива.
В первые два года после окончания лечения человек должен посещать онколога раз в квартал, на протяжении следующих трех лет — раз в полгода. Дальнейшее наблюдение проводят ежегодно пожизненно. Обследование включает общеклинические анализы крови, определение уровня маркера РЭА и колоноскопию.
Прогноз выживаемости при раке толстой кишки

Важно понимать, что рак толстого кишечника можно предотвратить, соблюдая определенные профилактические рекомендации. Особенно важно соблюдать все меры профилактики людям, которые входят в группу риска по данному заболеванию.

Профилактика рака толстой кишки
Специфической профилактики заболевания нет. Снизить вероятность возникновения колоректального рака позволяет воздействие на факторы риска. Необходимо придерживаться здорового образа жизни, отказаться от вредных привычек, составить сбалансированный рацион, поддерживать оптимальную массу тела.
Наиболее важное профилактическое мероприятие — это выявление и удаление любых полипов кишечника, так как они являются субстратом для развития злокачественных опухолей.