Злокачественные новообразования трахеи — это опухоли, которые возникают из клеток стенки трахеи. На ранних этапах заболевание протекает бессимптомно, что существенно затрудняет его своевременную диагностику.
К симптомам онкологии трахеи относят шумное свистящее дыхание (стридор), мучительный приступообразный кашель, который вначале сухой, затем становится влажным с отделением гнойной мокроты, изменение голоса, кровохарканье. При прорастании опухоли в пищевод у пациента возникают проблемы с приемом пищи. При распаде новообразования повышается температура тела, развиваются кровотечения, в крови увеличивается СОЭ, появляются симптомы общей интоксикации организма.
Диагноз ставится на основании данных анамнеза, клинической картины, результатов трахеоскопии, ларингоскопии, рентгенографии, бронхоскопии, МРТ, КТ, биопсии. Лечение комплексное и включает в себя оперативное удаление новообразования (при наличии показаний) с последующим проведением лучевой терапии.

Причины и факторы риска
Точные причины неизвестны, но существует ряд факторов, которые могут спровоцировать развитие заболевания.
К ним относят:
- возраст 40-60 лет;
- вредные привычки – жевание табака, курение;
- прохождение курса лучевой терапии по поводу другого онкологического заболевания;
- получение больших доз радиации;
- работа на вредном производстве (никель, асбест, древесная пыль);
- инфицирование ВПЧ.
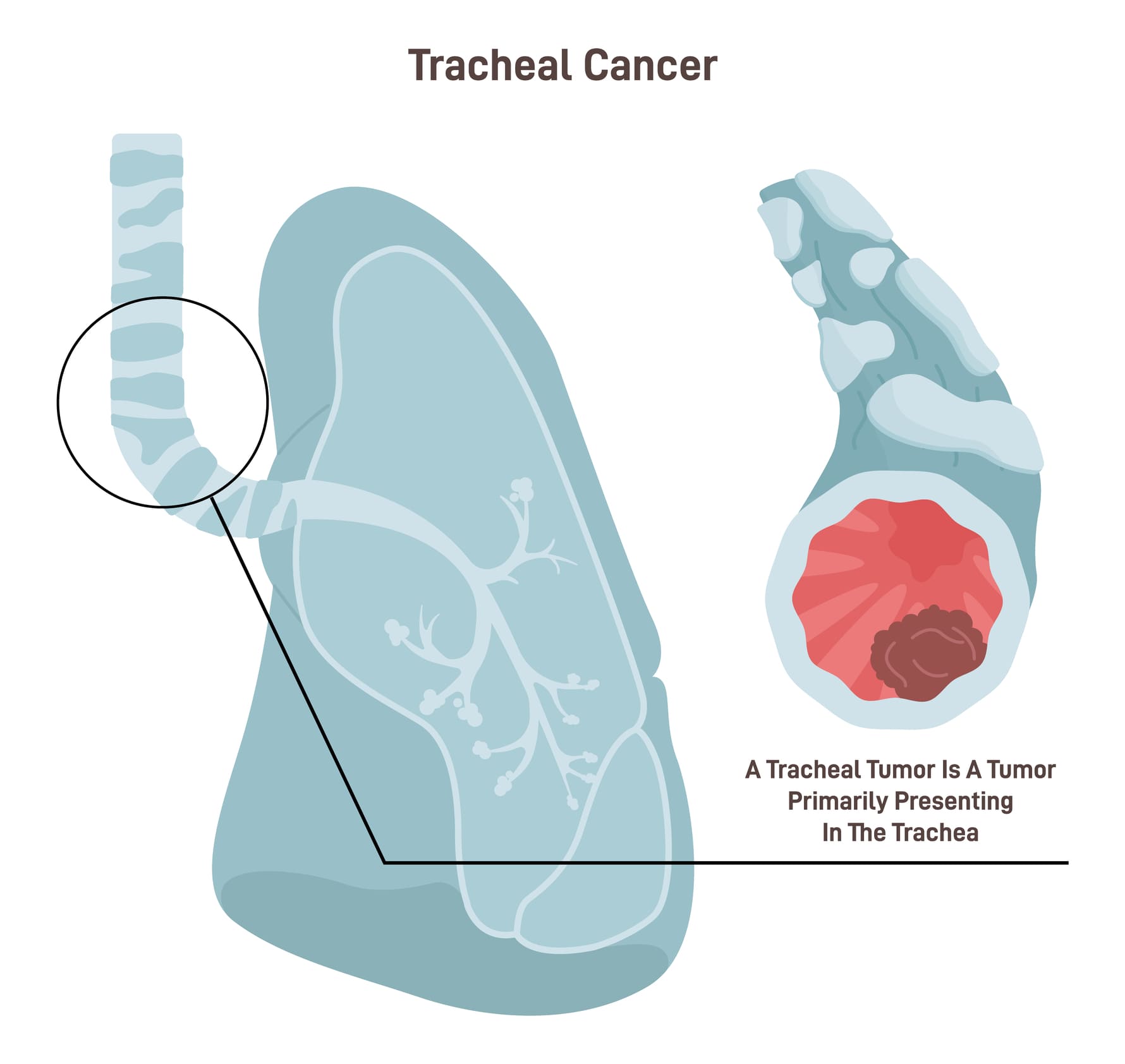
Симптомы рака трахеи
Клинические проявления обычно зависят от степени подвижности, направления роста новообразования, стадии болезни, наличия или отсутствия распада опухоли, размеров и степени сужения (стеноза) просвета трахеи.

Одышка появляется постепенно, вначале только во время физических нагрузок, затем даже при разговоре. При присоединении бронхита, гриппа, скоплении мокроты одышка становится сильнее. В положении лежа у многих пациентов возникают приступы удушья, из-за чего их ошибочно лечат по поводу бронхиальной астмы или бронхита.
При резком сужении просвета трахеи дыхание становится шумным, свистящим, нередко к патологическому процессу присоединяются пневмонии, бронхиты. В ряде случаев повторная пневмония является первым признаком рака трахеи.
Кроме этого, многие пациенты жалуются на кашель, который при смене положения тела усиливается. Кашель мучительный, упорный, может быть сухим или сопровождаться выделением мокроты. При распаде новообразования мокрота имеет гнилостный запах. В ряде случаев пациенты даже откашливают кусочки опухоли, после чего дыхание становится более легким.
Примерно у 50% пациентов наблюдается кровохарканье в виде примеси крови или появления красных прожилок в мокроте.
Болей обычно нет. Пациент лишь ощущает чувство сдавления в области шеи или стеснение в груди. Может измениться тембр голоса из-за сдавливания гортанного нерва или прорастания в него опухоли. Если новообразование расположено на задней стенке трахеи, то могут появиться болезненность и затруднения при глотании.
Средняя продолжительность времени от появления первых признаков заболевания до развития вышеперечисленного трахеального синдрома составляет около 8 месяцев. По мере прогрессирования заболевания у пациентов снижается аппетит, возникает общая слабость, повышается температура тела, теряется вес.
Свяжитесь с нами!
Классификация рака трахеи
По происхождению новообразования трахеи бывают первичными и вторичными. Первичные возникают непосредственно в самой трахее. Вторичные опухоли являются следствием поражения трахеи врастающими в неё новообразованиями соседних органов (гортань, бронхи, щитовидная железа, легкие, пищевод, горло).
Согласно гистологической классификации, выделяют следующие виды новообразований:
Примерно в половине случаев у пациентов диагностируется плоскоклеточный рак трахеи.
На втором месте по распространенности (20%) находится аденокистозный рак трахеи.
Стадии рака трахеи
Данный тип онкологии классифицируют по системе TNM, согласно которой выделяют следующие стадии:
| T0 | Опухоли не обнаружено. |
| Т1 | Имеется новообразование не более трех сантиметров в диаметре, которое локализовано в пределах подслизистого и слизистого слоя трахеи. |
| Т2 | Размеры опухоли превышают три сантиметра, новообразование находится в пределах мышечной оболочки органа, хрящевые кольца не поражены. |
| Т3 | Новообразование может иметь любые размеры, оно захватывает более двух сегментов органа и начинает прорастать в стенку, не поражая соседние органы или структуры. |
| Т4 | Опухоль может иметь разные размеры, она начинает прорастать в соседние ткани. |
Состояние регионарных лимфоузлов:
| N0 | Лимфоузлы не увеличены, метастазов нет. |
| N1 | Имеется метастаз в одном лимфоузле, который расположен на стороне поражения. |
| N2 | Появляются множественные метастазы в лимфоузлах на стороне поражения. |
| N3 | Метастазы появляется с обеих сторон, также поражаются регионарные зоны другого уровня. |
| М0 | Отдаленных метастазов нет. |
| М1 | Отдаленные метастазы имеются. |
Диагностика онкологии трахеи
После обращения в клинику и прохождения первичного приема у врача пациента отправляют на комплексное обследование, которое может включать в себя следующие этапы:
- Физикальное обследование. Выполняют оценку функционального статуса пациента, определяют симптомы заболевания, возможные сопутствующие патологии, которые могут повлиять на выбор метода лечения.
- Лабораторная диагностика. Включает общий и биохимический анализ крови, коагулограмму, определение онкомаркеров рака трахеи, анализ мочи (общий). По результатам данных исследований обнаруживают характерные патологические изменения, которые могут говорить о развитии онкологии.
- Инструментальные методы исследования. Для подтверждения диагноза, определения вида новообразования и стадии болезни делают трахеоскопию и бронхоскопию с одновременным забором кусочков новообразования (биопсия) для последующего цитологического и гистологического исследования. Это наиболее информативный и точный метод диагностики данного типа онкологии. При наличии показаний пациенту могут быть назначены дополнительные обследования (УЗИ надключичной зоны и шеи, рентгенография и КТ грудной клетки, ЭКГ).
Методы лечения рака трахеи
Терапия заболевания комплексная и включает в себя оперативное удаление новообразования с последующим курсом лучевой терапии. Во время хирургического вмешательства врач производит удаление новообразования в пределах здоровых тканей. Образовавшиеся дефекты устраняют при помощи пластики. Если имеется циркулярное распространение, то показано проведение поперечной резекции трахеи с последующим сшиванием ее концов друг с другом.

Чаще всего хирург рассекает кольца трахеи, после чего удаляет опухоль или ее часть при помощи специальных инструментов. В особо запущенных случаях новообразование не удаляют. Хирург просто рассекает кольца трахеи и вводит в нее специальную трубочку, через которую пациент сможет дышать.
Однако, данная несложная манипуляция может представлять опасность для здоровья людей с раком трахеи. Например, если новообразование занимает большую часть просвета органа, то пациенты дышат через узкую щель, которая образуется при определенном положении головы. Если ввести в трахею трубку, то положение изменится и человек может просто задохнуться. Поэтому трубку вставляют в положении полусидя, а разрез делают ниже места расположения опухоли.
Если это невозможно, то хирург производит рассечение гортани по срединной линии, что позволяет визуализировать размер просвета, через который дышит пациент и опухоли. После этого в просвет вводят длинную трубку до самых бронхов, после чего приступают к проведению остальных манипуляций.
Если новообразование уже проросло в соседние ткани и органы, то операция бесполезна. В этом случае единственным методом лечения является лучевая терапия. Но ионизирующее излучение оказывает высокое поражающее действие на другие органы грудной клетки, поэтому мощность облучения ограничена. В результате полной регрессии опухоли можно не получить.
В этом случае используется комплексный метод лечения (дистанционная лучевая терапия и брахитерапия, когда источник облучения подводится непосредственно к новообразованию). Это позволяет увеличить суммарную дозу радиации с минимальным повреждением здоровых тканей.
Также лучевую терапию используют перед операцией для уменьшения размеров опухоли с последующим радикальным удалением, и после хирургического вмешательства для профилактики рецидивов.
Возможные побочные эффекты такого лечения: лучевой эзофагит, трахеит, формирование свищей в пищеводе и трахее. Химиотерапия при данном типе онкологии малоэффективна и поэтому практически не используется.
Прогноз заболевания


Профилактика
Специфической профилактики заболевания не существует. Чтобы снизить вероятность развития данной патологии рекомендуется в первую очередь отказаться от употребления алкоголя и курения. Кроме этого, большое значение имеет правильное питание с обязательным наличием в рационе свежих фруктов, овощей, круп, молочных продуктов, клетчатки. А вот употребление фастфуда, соленой, жареной, острой, копченой пищи лучше сократить до минимума. Также не рекомендуется употреблять слишком холодную или горячую пищи и напитки.
При работе на вредном производстве необходимо соблюдать требования техники безопасности. Важно соблюдать гигиену полости рта, отказаться от ведения малоподвижного образа жизни, больше гулять на свежем воздухе, по возможности избегать стрессов и нервного перенапряжения.
Кроме этого, рекомендуется регулярно проходить диспансеризацию. Это позволит выявить возможные патологические изменения на ранней стадии, что существенно облегчит последующее лечение и улучшит прогноз.