Заболевание достаточно редкое, по разным данным его частота составляет 1-6% от всех опухолей прямой кишки, или около 0,9-1 случаев на 100 тыс. населения. Чаще встречается в индустриально развитых странах. В последнее время наметилась тенденция к увеличению частоты случаев патологии в связи с ростом заболеваемости ВИЧ и ВПЧ, являющихся факторами, провоцирующими развитие рака анального отдела прямой кишки.
Средний возраст больных – от 50 до 63 лет, причем более молодые пациенты зарегистрированы в странах Азии и Востока, где этот вид рака в целом встречается крайне редко.

Успех лечения и выживаемость при раке анального канала, как и при многих других онкологических патологиях, зависят от стадии, на которой выявлена болезнь и адекватности назначенной терапии. Накопленных статистических данных пока недостаточно, чтобы говорить о том, что этот вид рака имеет резкие отличия в течении, выживаемости, летальности от других злокачественных новообразований.
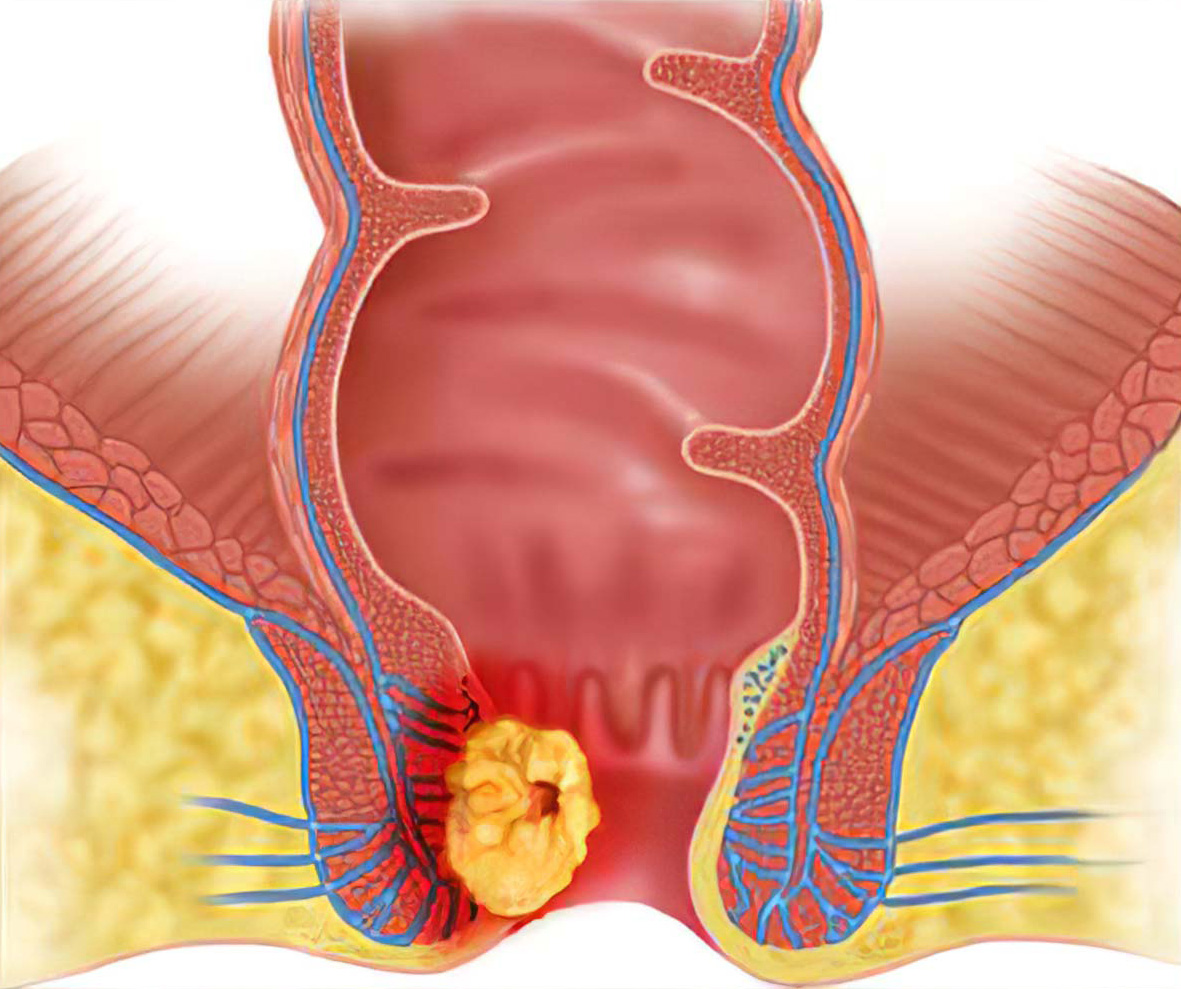
Рак анального канала
Причины и факторы риска развития рака анального канала
Основной причиной, приводящим к развитию рака анального канала, считается ВПЧ – вирус папилломы человека. Инфицирование ВПЧ наблюдается у 9 из 10 больных раком ануса.
К факторам риска также относятся:
- инфицирование ВИЧ;
- иммунодепрессивные состояния, например, после пересадки органов;
- гомосексуализм;
- анальный секс;
- частая смена половых партнеров;
- курение.
Рак шейки матки не является фактором риска, но часто сопутствует раку анального канала, так как тоже может являться следствием инфицирования ВПЧ.
Признаки рака ануса

Симптомы, при которых следует насторожиться:
- ощущение инородного тела в области заднего прохода;
- боль в анальной зоне;
- зуд и жжение в области ануса;
- капли крови после дефекации или в кале;
- анальное кровотечение.
При прогрессировании заболевания отмечается мацерация (мокнутие) в области заднего прохода, появляются изъязвления, увеличиваются паховые и перианальные лимфоузлы. На запущенных стадиях, при вовлечении в процесс анального сфинктера, развивается недержание кала. Также у женщин могут развиваться ректовагинальные свищи, при прорастании рака заднего прохода в уретру и простату у мужчин – нарушения мочеиспускания. Страдает общее состояние – больной теряет аппетит, худеет, появляется слабость.
Обращаться за медицинской помощью нужно при появлении первых симптомов рака ануса, чтобы поставить правильный диагноз и вовремя начать лечение.

Свяжитесь с нами!
Классификация заболевания
В большинстве случаев (70-80%) опухоли анального канала представляют собой плоскоклеточный рак. В 10-15% случаев развивается аденокарцинома, на другие опухоли приходится не более 3-5%.
В свою очередь, плоскоклеточный (клоакогенный) рак подразделяется на:
- крупноклеточный неороговевающий;
- крупноклеточный ороговевающий;
- базалоидный.
Аденокарцинома анального канала может быть кишечного типа, а также развиться из анальных желез и свища прямой кишки.
К редким видам рака ануса относятся:
- мелкоклеточный рак;
- низкодифференцированный рак;
- нейроэндокринные опухоли;
- меланома анального канала;
- неэпителиальные опухоли;
- неклассифицируемые новообразования;
- вторичные опухоли.
Стадии рака анального канала
Для стадирования рака применяется TNM-классификация, в которой T – размер опухоли, N – состояние регионарных лимфатических узлов, M – наличие отдаленных метастазов.
TNM классификация
| Размер опухоли | ||
| Т | Tx | нет возможности оценить первичную опухоль |
| T0 | отсутствуют признаки первичной опухоли | |
| Tis | рак in situ | |
| T1 | менее 2 см | |
| T2 | от 2 до 5 см | |
| T3 | более 5 см | |
| T4 | любой размер, опухоль прорастает в соседние органы | |
| Регионарные лимфоузлы | ||
| N | Nx | нет возможности оценить регионарные лимфоузлы |
| N0 | метастазы в регионарных л/узлах отсутствуют | |
| N1 | присутствуют метастазы в периректальных л/узлах | |
| N2 | метастазирование в унилатеральные внутренние подвздошные и/или паховые л/узлы | |
| N3 | определяются метастазы в периректальных и паховых лимфоузлах и/или билатеральных внутренних подвздошных и/или паховых л/узлах | |
| Отдаленные метастазы | ||
| M | Mx | нет возможности оценить наличие отдаленных метастазов |
| M0 | отсутствуют | |
| M1 | присутствуют | |
Клиническое стадирование
Кроме того, существует клиническое стадирование, основанное на наиболее значимом компоненте классификации TNM. Согласно ему, выделяют следующие стадии заболевания:
О
I
II
IIIA
IIIB
IV
Диагностика рака ануса
При первом обращении больного врач собирает анамнез жизни и болезни, проводит первичный осмотр. Доктор выяснит, имеется ли у пациента отягощенная наследственность по онкологическим заболеваниям, какими сопутствующими патологиями он страдает, как давно появились симптомы, по поводу которых пациент обращается, попросит подробно описать жалобы.
Первичный осмотр включает:
- общий осмотр – рост, вес, кожные покровы, слизистые, лимфатические узлы;
- осмотр перианальной области – наличие на коже опухолевых разрастаний, свищей, мокнущих участков, язв;
- пальпация паховых лимфоузлов – их консистенция, увеличение, спаянность между собой и с подлежащими тканями;
- пальцевое исследование прямой кишки – уточнение наличия, локализации, величины новообразования;
- для женщин – осмотр гинеколога с целью исключения распространения процесса на заднюю стенку влагалища, скрининг рака шейки матки (мазок по Папаниколау).
План обследования также включает анализы и инструментальные исследования. К ним относятся:
- развернутый клинический и биохимический анализ крови;
- анализ крови на онкомаркеры (виды необходимых онкомаркеров определяет врач в зависимости от подозрения на ту или иную опухоль);
- электрокардиография;
- рентгенография или компьютерная томография органов грудной клетки;
- УЗИ либо КТ с внутривенным контрастированием органов брюшной полости;
- эндоанальное УЗИ (с помощью тонкого зонда длиной около 30 см) или МРТ органов малого таза, на котором оцениваются размеры новообразования, глубина его прорастания, вовлечение в процесс сфинктера анального канала, изменения параректальных лимфатических узлов;
- колоноскопия с биопсией и дальнейшим исследованием биопсийного материала;
- при необходимости – биопсия паховых лимфоузлов.
Лечение рака анального канала
Тактика лечения вырабатывается с учетом нескольких факторов: типа и размера опухоли, стадии ее обнаружения, размера пораженной части ануса, глубины проникновения новообразования, наличия или отсутствия метастазов, поражения лимфатических узлов, возраста, общего состояния пациента, наличия сопутствующих заболеваний.
Для лечения может применяться один из методов или их сочетание:
- иссечение в пределах здоровых тканей или лазерная абляция (практикуют не все клиники);
- лучевая, или радиотерапия;
- химиотерапия;
- обширное хирургическое вмешательство.

В дополнение к лучевой терапии может назначаться химиотерапия препаратами в таблетированной форме или путем внутривенного введения. Химиотерапия, помимо воздействия непосредственно на опухоль, затрагивает метастазы в паховых лимфоузлах, однако имеет много побочных эффектов и тяжело переносится больными.
Лучевая терапия также показана при рецидивах опухоли в области тазовых лимфоузлов (если она не выполнялась ранее). Если радиотерапия в такой ситуации оказывается неэффективной, проводится лимфодиссекция — удаление лимфоузлов вместе с опухолью и подкожной клетчаткой в месте ее образования.
На ранних стадиях, при карциноме in situ возможно локальное иссечение опухоли в пределах здоровых тканей, не затрагивающее сфинктер.
Расширенное оперативное вмешательство показано пациентам с морфологически верифицированным рецидивом опухоли или ее продолженным ростом после химиолучевой терапии. Проводится не раньше 24 недель после завершения химиолучевой терапии. В таких случаях выполняется брюшно-промежностная экстирпация прямой кишки с выведением колостомы на переднюю брюшную стенку.

- Анализ крови на специфические онкомаркеры
- Биопсия
- Лабораторная диагностика (анализы)
- Рентген
- Ультразвуковая диагностика (УЗИ)
- Эндоскопическая диагностика
- Консультация онколога
- Гастроскопия при онкологии
- Гистологическое исследование
- Ирригоскопия при онкологии
- Компьютерная томография (КТ)
- Магнитно-резонансная томография (МРТ)
- ФГДС при онкологии
Прогноз заболевания
Прогноз выживаемости при раке анального канала в большей степени зависит от стадии, на которой выявлена опухоль, а также вовлечения в процесс регионарных лимфоузлов. Гистологическая форма новообразования влияет на выживаемость в меньшей степени.

Хирургическое лечение позволяет добиться стойкой ремиссии: пятилетняя выживаемость 55-70% больных при отсутствии метастазов в регионарных лимфоузлах, 20% – при их наличии.
Отмечено, что прогноз хуже для мужчин, также заболевание протекает тяжелее и имеет худший прогноз у курильщиков и инфицированных ВИЧ.

Профилактика рака заднего прохода
Для предотвращения возникновения рака анального канала следует в первую очередь соблюдать гигиену половой жизни – избегать частой смены половых партнеров, пользоваться презервативами, не практиковать анальный секс, периодически обследоваться на наличие инфекций, передающихся половым путем, и своевременно лечить их при обнаружении.
Здоровый образ жизни, отказ от алкоголя и курения, поддержка иммунитета будут полезными в профилактике любых заболеваний, в том числе злокачественных образований.
При обнаружении любых подозрительных симптомов – боль в области заднего прохода, слизистые или кровянистые выделения, чувство инородного тела – следует обратиться к проктологу. Ежегодную колоноскопию с профилактической целью рекомендуется проходить ежегодно всем людям старше 45 лет.
После лечения рака анального канала пациенты находятся под наблюдением проктолога или онколога. В первые 1-2 года рекомендуется посещать врача, который определит необходимый объем обследования, каждые 3-6 месяцев. В период 3-5 лет – 1-2 раза в год. После 5 лет с момента лечения показаны ежегодные консультации врача либо обращение при появлении жалоб.